Вступление
Наверняка вы слышали выражение «все болезни от нервов». И хотя это не совсем точная формулировка, в ней есть значительная доля правды. Представьте: перед важным экзаменом у вас начинает болеть живот, накануне собеседования появляется головная боль, а после конфликта с близкими — сердце словно колотится в груди. Знакомо? Именно так проявляют себя психосоматические расстройства — состояния, при которых психологические факторы запускают или усиливают физические симптомы. Эта тема важна каждому, ведь в современном мире стресс стал постоянным спутником жизни, а наше тело нередко становится «экраном», на котором отображаются невысказанные эмоции и внутренние конфликты.
Важно понимать: что такое психосоматические заболевания и когда телесные симптомы требуют не только обследования у терапевта, но и консультации психотерапевта — диагноз всегда ставит врач после тщательного обследования.
Что такое психосоматические заболевания (и чем они отличаются от «просто соматики»)
Когда мы говорим о психосоматических заболеваниях, речь идёт о целой группе состояний, где связь психики и тела проявляется особенно ярко. Слово «психосоматика» буквально переводится как «душа и тело» — и это не просто красивая метафора. Наша психика и физическое состояние постоянно взаимодействуют через нервную систему, гормоны и иммунитет.
В медицинской терминологии чаще используется понятие соматоформное расстройство — это более точный термин, который применяется в Международной классификации болезней (МКБ-10). Ключевое отличие психосоматики от обычных соматических заболеваний заключается в том, что телесные проявления либо не имеют достаточной органической основы, либо выраженность симптомов значительно превышает те изменения, которые находят врачи при обследовании.[1]
Важно понимать: психосоматическое расстройство — это не «придуманная» болезнь и не симуляция. Человек действительно испытывает боль, дискомфорт, нарушения в работе организма. Просто в основе этих симптомов лежит не повреждение органа, а сбой в механизмах регуляции, где психогенные факторы играют ведущую роль. Телесное выражение эмоций — естественная реакция организма, но иногда она становится чрезмерной и требует помощи специалиста.
Признаки и симптомы психосоматики
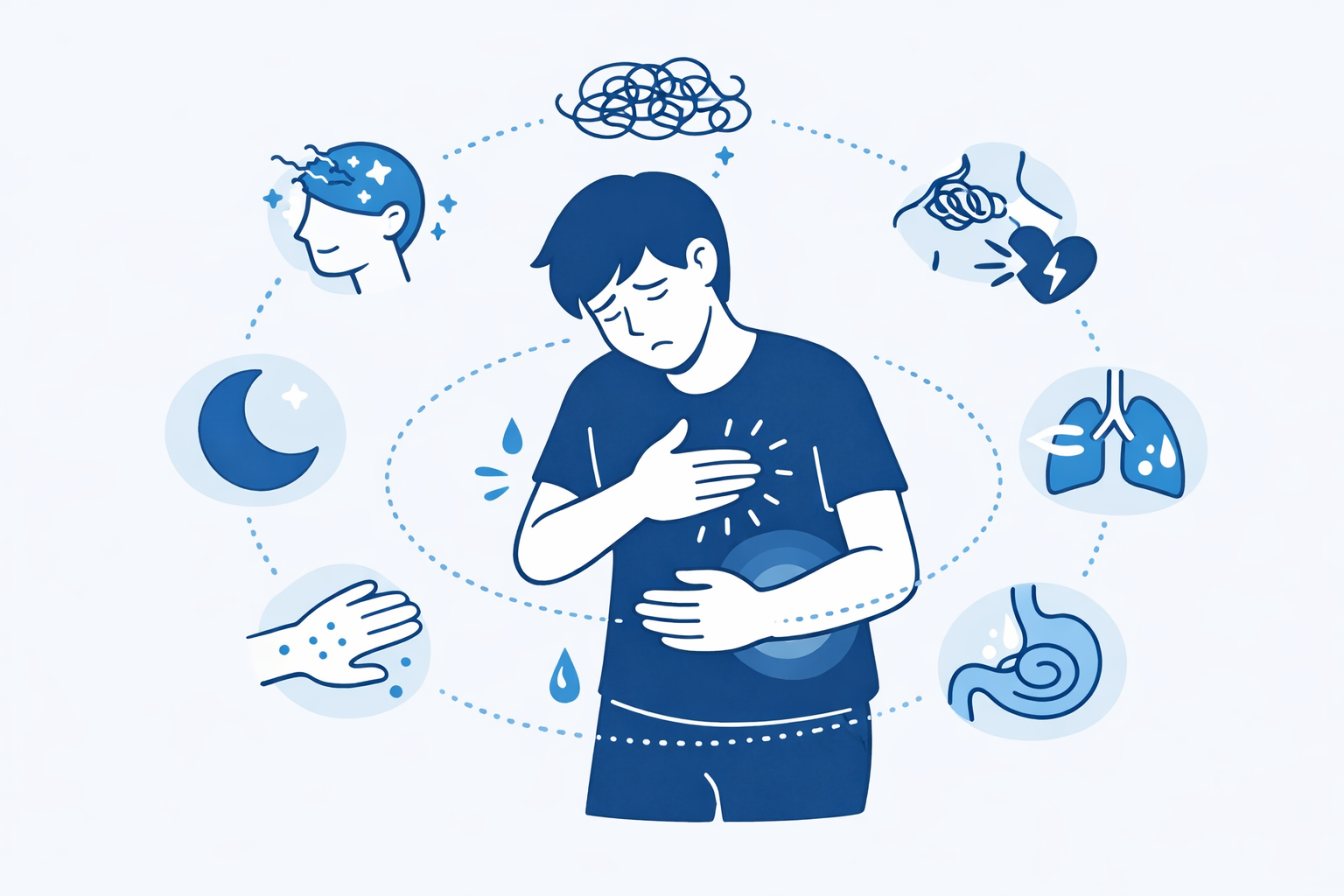
Как же распознать психосоматические расстройства? Симптомы психосоматических расстройств могут быть крайне разнообразными и затрагивать практически любую систему организма. При этом характерна одна особенность: жалоб много, а объективных находок при обследовании — мало или они не объясняют всю картину страданий пациента.
Телесные проявления могут включать:
- Боли различной локализации — головные боли, боли в спине, животе, суставах, причем часто это «блуждающие боли», которые мигрируют от одной области к другой
- Сердечно-сосудистые симптомы: тахикардия и тревога, ощущение перебоев в работе сердца, аритмия на нервной почве, колебания артериального давления, «комок» в груди
- Проблемы с пищеварением: синдром раздраженного кишечника и стресс тесно связаны, возникают запоры или диарея, тошнота, вздутие живота, обострение язвенной болезни на фоне волнений[2]
- Дыхательные нарушения: психогенная одышка, ощущение нехватки воздуха, знаменитый «ком в горле» (психосоматика этого симптома известна многим)
- Кожные высыпания от нервов: обострение нейродермита, псориаза, аллергические реакции без явного аллергена
- Общие симптомы: слабость и утомляемость, головокружение, потливость, дрожь, вегетативные кризы
Эмоциональные и поведенческие признаки не менее важны для понимания картины:
Пациент часто испытывает постоянное внутреннее напряжение, эмоциональную лабильность (резкие перепады настроения), раздражительность. Характерна повышенная тревожность, иногда развивается ипохондрическое расстройство — чрезмерная озабоченность своим здоровьем и страх тяжелых болезней. Человек может демонстрировать избегающее поведение, отказываясь от активности из-за страха ухудшения самочувствия.
Болезни и состояния, часто связанные с психосоматикой
Существует целый спектр заболеваний, при которых психосоматическая составляющая играет значительную роль. Рассмотрим основные системы организма и типичные для них проявления:
Сердечно-сосудистая система: артериальное давление может повышаться в ответ на хронический стресс (гипертония и эмоции связаны напрямую), возникают функциональные аритмии, панические атаки с ощущением «остановки сердца», кардионевроз.
Желудочно-кишечный тракт: это одна из самых «отзывчивых» на стресс систем. Связь между эмоциями и ЖКТ-проявлениями (запоры, диарея) хорошо изучена. Классические примеры — функциональная диспепсия, синдром раздраженного кишечника, обострение гастрита и язвенной болезни на фоне переживаний.
Кожа: нейродермит, псориаз, экзема часто обостряются при стрессе. Кожные аллергические реакции могут появляться без контакта с аллергеном, а просто как ответ на напряжение.[3]
Дыхательная система: бронхиальная астма и эмоции тесно переплетены — приступы могут провоцироваться не только аллергенами, но и сильными переживаниями. Гипервентиляционный синдром — еще один яркий пример психосоматики дыхания.
Репродуктивная сфера: психосоматика у женщин может проявляться нарушениями менструального цикла, усилением симптомов ПМС, послеродовыми состояниями, а также функциональными тазовыми болями.
Опорно-двигательный аппарат: хронические мышечные боли, фибромиалгия, болевое расстройство без четкой локализации.
Причины и пусковые факторы
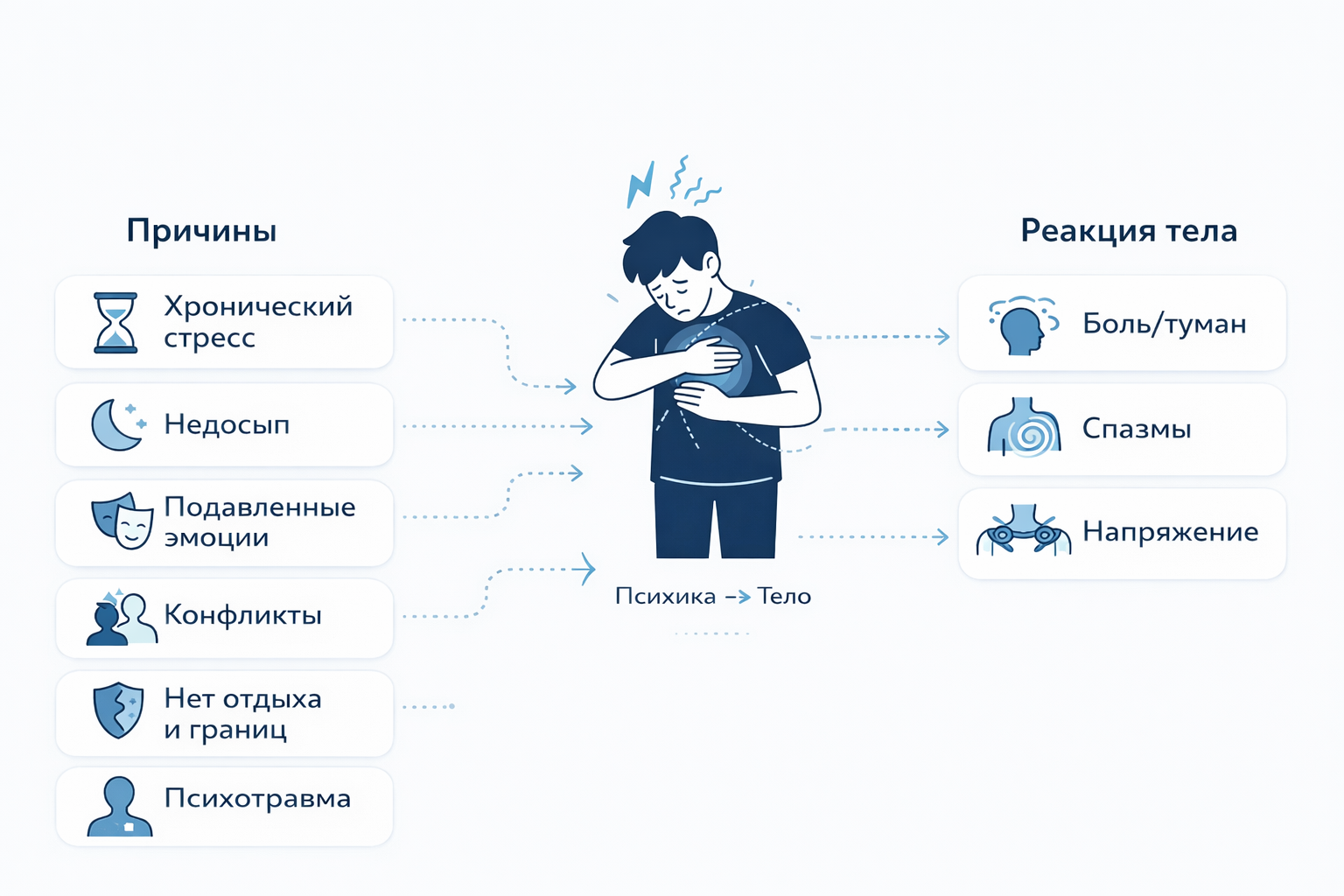
Почему возникают психосоматические заболевания? Современная медицина использует биопсихосоциальную модель для объяснения этих состояний. Это значит, что в развитии расстройства участвуют три компонента: биологическая предрасположенность (особенности нервной системы, генетика), психологические факторы (личность, способы переработки эмоций) и социальные обстоятельства (среда, отношения, стрессовые события).[4]
Основные причины включают:
- Хронический стресс — постоянное напряжение истощает адаптивные ресурсы организма
- Психотравмирующие ситуации: утраты, разводы, конфликты на работе, финансовые проблемы
- Внутриличностный конфликт — противоречие между желаниями и возможностями, между «хочу» и «должен»
- Подавленная агрессия, чувство вины, невыраженные эмоции — всё, что не находит психологического выхода
- Фрустрация потребностей — невозможность реализовать важные желания и цели
- Личностные особенности: перфекционизм, сложности в выражении чувств, повышенная тревожность
Пусковые факторы (триггеры) — это конкретные события или состояния, которые запускают первый эпизод или обострение:
- Острые стрессовые события (смерть близкого, развод, потеря работы)
- Хроническое недосыпание и нарушение режима дня
- Инфекционные заболевания, которые ослабляют организм
- Операции и травмы
- Гормональные сдвиги (беременность, менопауза, подростковый возраст)
- Переезды, смена работы, другие значительные перемены в жизни
Как развивается психосоматическое расстройство (простыми словами о патогенезе)
Как же происходит превращение психологического дискомфорта в телесные симптомы? Давайте разберём этот механизм доступным языком.
Представьте, что у человека есть определенный «запас прочности» — способность переносить неприятные ощущения, как физические, так и эмоциональные. При психосоматических расстройствах этот низкий порог переносимости дискомфорта играет важную роль. Человек особенно чувствительно воспринимает сигналы от тела, даже незначительные.
Когда возникает психологический конфликт или стресс, включается механизм аффективной переработки. В норме мы осознаем свои чувства, можем их назвать, выразить или как-то с ними поработать. Но что происходит, если эмоции слишком болезненны, противоречивы или социально неприемлемы? Психика ищет другой путь для «разрядки» напряжения — и находит его через тело.
Получается, что конфликт ищет выход телом. Невыраженный гнев может «застрять» в мышцах и вызвать хронические боли. Подавленная тревога найдёт выход через учащенное сердцебиение или проблемы с желудком. Это не сознательный выбор — организм просто пытается как-то справиться с перегрузкой.
При этом включается порочный круг: телесные симптомы вызывают тревогу, тревога усиливает внимание к телу, повышенное внимание заставляет замечать всё больше неприятных ощущений, что еще больше усиливает симптомы. Постепенно формируется устойчивый паттерн реагирования, где связь психики и сомы становится всё прочнее.
Важно понимать, что соматическая составляющая нервной системы (та часть, которая управляет внутренними органами) работает в значительной степени автоматически, вне нашего сознательного контроля. Именно поэтому мы не можем просто «взять себя в руки» и перестать чувствовать симптомы — нужна помощь специалиста.
Классификация и типы
В медицине психосоматическими заболеваниями называются различные варианты расстройств, которые систематизированы в МКБ-10. Понимание этой классификации помогает врачу поставить точный диагноз и подобрать правильное лечение.
По уровню нарушений выделяют:
Функциональные расстройства — когда структура органа не изменена, но нарушена его функция. Например, синдром раздраженного кишечника: сам кишечник здоров, но работает неправильно. Это наиболее частый вариант.
Органические психосоматозы — когда длительный стресс приводит к реальным изменениям в органе. Например, язвенная болезнь желудка может иметь психосоматический компонент, но при этом в слизистой действительно образуется дефект.
Основные типы соматоформных расстройств:
Соматизированное расстройство — самый сложный вариант. У человека множественные жалобы на разные системы организма (боли, проблемы с пищеварением, сердцем, головокружения), симптомы длятся годами, началось всё обычно до 30 лет. При этом человек прошёл множество обследований, но объяснения всем жалобам врачи не находят.
Расстройство вегетативной нервной системы (соматоформная вегетативная дисфункция) — когда симптомы связаны с органами, контролируемыми вегетативной системой: сердцебиение, потливость, дрожь, проблемы с дыханием или кишечником. Человек описывает их как «вегетативные кризы» или приступы, которые возникают внезапно.
Болевое расстройство — когда главный симптом это боль (головная, в спине, животе), которая сохраняется месяцами, не объясняется соматическими находками и явно связана со стрессом или конфликтами. Это не значит, что боль ненастоящая — она очень реальна для пациента.
Ипохондрическое расстройство — постоянная убежденность в наличии тяжёлой болезни, несмотря на отрицательные результаты обследований. Человек фокусируется на телесных ощущениях, трактует их как признаки опасной патологии, требует всё новых анализов и консультаций.
Недифференцированное соматоформное расстройство — когда есть телесные жалобы психогенного характера, но они не укладываются полностью в критерии других типов. Это своего рода «промежуточный» вариант.
Понимание своего типа расстройства важно для выбора терапии и прогноза. Каждый вариант требует особого подхода в лечении.
Диагностика: как отличить психосоматику от органической патологии
Диагностика психосоматических заболеваний — задача непростая и требует тщательного подхода. Главный принцип: сначала исключить органическую патологию. Никогда нельзя ставить диагноз психосоматика, не проведя необходимые обследования.
Типичный путь пациента выглядит так:
Человек обращается к терапевту с жалобами. Врач назначает анализы, инструментальные исследования — ЭКГ, УЗИ, гастроскопию, МРТ в зависимости от симптомов. Если находят изменения — лечат соматическую патологию. Но часто возникает ситуация «много жалоб — мало находок»: пациент страдает, а обследования показывают лишь незначительные отклонения или вообще норму.
Дифференциальная диагностика затруднена по нескольким причинам:
Во-первых, пациенты часто сопротивляются мысли о психологической природе симптомов. Существует стигма психиатрии — многие боятся, что их примут за «сумасшедших» или что врачи не поверят в реальность их страданий.
Во-вторых, начинаются длительные «походы по врачам». Человек консультируется у множества специалистов, проходит повторные обследования в разных клиниках, надеясь, что где-то найдут «настоящую» причину. При этом результаты остаются теми же: «обследования ничего не показывают» в плане серьезной патологии.
Когда врач начинает подозревать психосоматику:
- Жалобы не укладываются в картину известных соматических болезней
- Симптомы «мигрируют» и меняются
- Явная связь обострений со стрессовыми событиями
- Лечение, которое должно помогать, не дает ожидаемого эффекта
- Пациент чрезмерно фиксирован на симптомах, демонстрирует повышенную тревожность по поводу здоровья
Направление к психотерапевту происходит, когда терапевт или узкий специалист исключил основные органические причины и видит признаки психогенной природы расстройства. Это не означает, что соматическое обследование было ненужным — оно абсолютно необходимо для исключения органической патологии.
Междисциплинарный подход — золотой стандарт. Работа ведётся совместно: терапевт и узкие специалисты контролируют соматическое состояние, психотерапевт помогает справиться с психологическими факторами. Иногда используются шкалы самоотчета (опросники) для оценки уровня тревоги, депрессии, соматизации — они помогают объективизировать диагностику.
Важно наблюдение в динамике: как меняются симптомы со временем, как они реагируют на разные виды лечения, есть ли связь с жизненными событиями. Это помогает уточнить диагноз и скорректировать терапию.
Лечение психосоматических расстройств
Хорошая новость: психосоматика и болезнь телесная успешно поддаются лечению, если подойти к проблеме комплексно. Главный принцип — формирование психотерапевтического альянса, доверительного сотрудничества между пациентом и специалистом.
Психотерапия при психосоматике — основа лечения:[5]
Когнитивно-поведенческая терапия (КПТ) считается наиболее эффективным методом при многих психосоматических расстройствах. Она помогает выявить и изменить иррациональные убеждения о болезни, научиться по-другому реагировать на телесные ощущения, освоить техники управления тревогой и стрессом.[6]
Психоаналитические и инсайт-ориентированные подходы помогают осознать глубинные конфликты, понять связь между эмоциями и симптомами, поработать с подавленными чувствами — той же подавленной агрессией, чувством вины, невыраженными потребностями.
Семейная терапия полезна, когда симптомы связаны с отношениями в семье или когда нужна поддержка близких в процессе лечения.
Групповая терапия дает возможность увидеть, что с похожими проблемами сталкиваются другие люди, получить обратную связь, научиться новым способам взаимодействия.
Телесно-ориентированные техники помогают восстановить контакт с телом, снять мышечные зажимы, освоить релаксацию.
Психообразование — важная часть терапии. Понимание механизмов своего расстройства, изменение копинг-стратегий, обучение навыкам саморегуляции значительно повышают эффективность лечения.
Фармакотерапия по показаниям:
Медикаменты назначает только врач, и не всегда они необходимы. Но в ряде случаев они становятся важной частью индивидуального плана лечения:
Антидепрессанты СИОЗС (селективные ингибиторы обратного захвата серотонина) помогают при сопутствующей депрессии, тревоге, также снижают болевую чувствительность при хронических болевых синдромах.
Транквилизаторы кратким курсом могут быть назначены при выраженной тревоге или панических атаках, но строго ограниченным курсом из-за риска зависимости.
Нормотимики при коморбидности с другими расстройствами настроения, когда требуется стабилизация эмоционального фона.
Дополнительные методы:
Обучение навыкам осознанности (mindfulness), медитативные практики, дыхательные упражнения, техники релаксации — всё это помогает научиться управлять своим состоянием. Ведение дневника самочувствия позволяет отслеживать связь между эмоциями, событиями и симптомами.

Профилактика и прогноз
Можно ли предотвратить развитие психосоматических расстройств или снизить риск их возвращения? Определенно да. Профилактика рецидивов и проявлений психосоматики строится на нескольких принципах:
Стресс-менеджмент — ключевой элемент профилактики. Это не значит устранить весь стресс из жизни (это невозможно), но научиться с ним справляться здоровым способом. Регулярные практики релаксации, умение вовремя замечать напряжение и снимать его, правильное распределение нагрузок — всё это защитные факторы.
Гигиена сна критически важна. Хроническое недосыпание снижает стрессоустойчивость и провоцирует соматические симптомы. Стабилизация режима дня, достаточная продолжительность сна, качественный отдых помогают поддерживать баланс нервной системы.
Физическая активность работает как естественный антидепрессант и помогает «разрядить» напряжение через тело здоровым способом, а не через симптомы.
Поддержка близких, возможность делиться переживаниями, не копить проблемы внутри — важная часть психологической гигиены. Сужение социальных контактов, наоборот, усугубляет проблему.
Снижение употребления кофеина и алкоголя помогает стабилизировать работу нервной системы. Эти вещества могут усиливать тревогу и вегетативные симптомы.
Своевременное обращение к специалисту при повторе симптомов — лучшая профилактика ухудшения. Поддерживающая терапия, даже в виде редких консультаций, помогает не допустить развития обострения.
Прогноз при лечении:
При своевременном начале терапии и соблюдении рекомендаций прогноз благоприятный. Большинство пациентов значительно улучшают качество жизни, учатся управлять симптомами, возвращаются к полноценной активности.
Что бывает без лечения:
К сожалению, без помощи возможно развитие осложнений. Ипохондризация — усиление убежденности в тяжёлой болезни, постоянные хождения по врачам становятся образом жизни. Может развиться вторичная депрессия — когда человек отчаивается из-за хронических симптомов. Сужение социальных контактов, потеря работы, конфликты в семье — всё это следствия запущенной психосоматики. Формируется порочный круг: симптомы ограничивают жизнь, ограничения усиливают стресс, стресс усугубляет симптомы.
Когда стоит обратиться к врачу
Не всегда легко понять, когда телесные симптомы требуют немедленной консультации. Давайте разберем ситуации, когда откладывать визит к врачу нельзя.
«Красные флаги» — симптомы, требующие срочной медицинской помощи:
- Острая интенсивная боль в груди, особенно с иррадиацией в руку, челюсть
- Внезапная сильная головная боль, особенно если такого раньше не было
- Высокая температура, которая не снижается
- Потеря сознания или обмороки
- Резкое затруднение дыхания, удушье
- Кровотечения
- Резкая слабость, онемение конечностей
- Многократная рвота, интенсивная диарея с обезвоживанием
Эти симптомы могут указывать на серьезные соматические состояния и требуют немедленного обращения в скорую помощь или приёмный покой.
Когда нужна консультация психотерапевта:
- Симптомы повторяются, а обследования не выявляют достаточных причин
- Вы замечаете чёткую связь между стрессом и обострениями
- Лечение у профильного специалиста не приносит ожидаемого эффекта
- Вы начали избегать активности из-за страха ухудшения самочувствия
- Постоянно думаете о болезнях, проверяете симптомы в интернете, испытываете сильную тревогу по поводу здоровья
- Появилась подавленность, потеря интереса к жизни на фоне телесных симптомов
Почему самолечение опасно:
Пытаясь справиться самостоятельно, можно упустить время для диагностики реальной соматической патологии. С другой стороны, бесконечные обследования и прием множества препаратов «на всякий случай» тоже вредны. Только врач может правильно оценить ситуацию, провести дифференциальную диагностику и назначить адекватную терапию.
Заключение
Психосоматические заболевания — это не приговор и не «выдумка». Это реальные состояния, которые требуют понимания, правильной диагностики и комплексного подхода к лечению. Наше тело и психика неразрывно связаны, и игнорировать эту связь невозможно. Хорошая новость в том, что современная медицина располагает эффективными методами помощи при психосоматических расстройствах.
Главное — услышать сигналы, которые подает ваше тело, не бояться обратиться за помощью и быть готовым к работе над собой. Изменение образа жизни, освоение техник саморегуляции, психотерапия — всё это инструменты, которые помогают не просто избавиться от симптомов, но и научиться жить более осознанно, гармонично, в контакте со своими чувствами и потребностями.
Помните: обращение к психотерапевту или психиатру — это такой же естественный шаг заботы о здоровье, как визит к стоматологу или кардиологу. Ваше благополучие стоит того, чтобы уделить ему внимание. Будьте здоровы!
Источники
-
Рённеберг К., Заттель Х., Шеферт Р., Хеннингсен П., Хауштайнер-Виле К. Функциональные соматические симптомы. Dtsch Arztebl Int. 2019. 9 августа. 116(33-34):553-560. doi: 10.3238/arztebl.2019.0553. PMID: 31554544; PMCID: PMC6794707. https://pmc.ncbi.nlm.nih.gov/articles/PMC6794707/
-
Цинь Х. Ю., Чэн Ц. В., Тан С. Д., Бянь З. Х. Влияние психологического стресса на синдром раздражённого кишечника. World J Gastroenterol. 2014 Oct 21;20(39):14126-31. doi: 10.3748/wjg.v20.i39.14126. PMID: 25339801; PMCID: PMC4202343. https://pubmed.ncbi.nlm.nih.gov/25339801/
-
Стюарт Т. Дж., Тонг У., Уитфелд М. Дж. Связь между психологическим стрессом и псориазом: систематический обзор. Int J Dermatol. 2018 Nov;57(11):1275-1282. doi: 10.1111/ijd.13956. Опубликовано 8 марта 2018 г. PMID: 29516474. https://pubmed.ncbi.nlm.nih.gov/29516474/
-
Уэйд Д. Т., Халлиган П. У. Биопсихосоциальная модель болезни: модель, время которой пришло. Clin Rehabil. 2017 Aug;31(8):995-1004. doi: 10.1177/0269215517709890. PMID: 28730890. https://pubmed.ncbi.nlm.nih.gov/28730890/
-
Березовски Л., Людвиг Л., Мартин А., Лёве Б., Шедден-Мора М. К. Раннее психологическое вмешательство при соматическом симптомокомплексе и функциональных соматических синдромах: систематический обзор и метаанализ. Psychosom Med. 2022 апр. 1;84(3):325-338. doi: 10.1097/PSY.0000000000001011. PMID: 34524264; PMCID: PMC8983947. https://pubmed.ncbi.nlm.nih.gov/34524264/
-
Лю Дж., Гилл Н. С., Теоджук А., Ли З. Дж., Сан Дж. Эффективность когнитивно-поведенческой терапии при соматоформных расстройствах и необъяснимых с медицинской точки зрения физических симптомах: метаанализ рандомизированных контролируемых исследований. J Affect Disord. 2019 Feb 15;245:98-112. doi: 10.1016/j.jad.2018.10.114. Epub 2018 Oct 22. PMID: 30368076. https://pubmed.ncbi.nlm.nih.gov/30368076/
Вопросы и ответы
Это группа состояний, при которых психологические факторы (стресс, тревога, внутренние конфликты) запускают или усиливают телесные симптомы. При этом органических причин может не быть, или они не объясняют всю выраженность жалоб. Важно: боль и дискомфорт при этом абсолютно реальны для человека.
При соматоформном расстройстве телесные симптомы — это основное проявление. Депрессия может присоединиться потом, как осложнение, но изначально её нет. Лечение — психотерапия + при необходимости медикаменты.
Граница между ними тонкая, и часто они сочетаются. Поэтому диагноз ставит врач, а не пациент по статьям в интернете.
Обратите внимание на повторяемость эпизодов, связь обострений со стрессовыми ситуациями, ситуацию «много обследований — мало находок», неполный эффект от стандартного лечения. Однако окончательный диагноз ставится только после исключения органической патологии врачом.
Каждое из них имеет свои особенности, но суть одна: нет органической причины, а симптомы есть.
Сердечно-сосудистая система (аритмии, скачки давления), желудочно-кишечный тракт (синдром раздраженного кишечника, обострение язвенной болезни), кожа (псориаз, нейродермит), дыхательная система (бронхиальная астма), различные болевые синдромы без четкой органической причины.
Ключевые факторы успеха:
Раннее обращение к специалисту
Комплексное лечение (психотерапия + при необходимости медикаменты)
Готовность пациента работать над собой
Поддержка близких
Изменение образа жизни (режим, отказ от вредных привычек, физическая активность)
Даже хронические случаи поддаются лечению — просто это требует больше времени и усилий.
Основа лечения — психотерапия, особенно когнитивно-поведенческая, также применяются семейная и групповая терапия. При показаниях врач может назначить медикаменты (антидепрессанты, анксиолитики). Важны обучение навыкам саморегуляции, работа со стрессом, формирование доверительных отношений со специалистом и создание индивидуального плана лечения.
В некоторых случаях — да, если эффективна психотерапия, освоены техники саморегуляции и устранены основные триггеры. Однако решение о необходимости медикаментозного лечения принимает врач, исходя из конкретной ситуации и тяжести состояния.
Без лечения они могут значительно снизить качество жизни, привести к развитию вторичной депрессии, социальной изоляции, закреплению ипохондрического поведения. Постоянная фокусировка на симптомах ограничивает возможности человека и создает порочный круг, усиливающий проблему.
При появлении «красных флагов» (острая боль, высокая температура, потеря сознания, затруднение дыхания) — немедленно. К терапевту и психотерапевту стоит обратиться, если симптомы рецидивируют, обследования не объясняют их природу, есть очевидная связь со стрессом, появилась выраженная тревога о здоровье или снижение качества жизни.