Представьте, что реальность вокруг вас начинает меняться: вы слышите голоса, которых нет, убеждены в том, что за вами следят, не можете сосредоточиться на простых задачах. Мир теряет привычные очертания, а близкие люди перестают вас понимать. Так проявляет себя шизофрения — одно из самых сложных психических расстройств, которое затрагивает восприятие, мышление, эмоции и поведение человека.
Но вот что важно: современная медицина научилась контролировать это состояние. Раннее обращение к врачу, правильное лечение и поддержка близких позволяют многим людям с диагнозом вести полноценную жизнь, работать и строить отношения. В этой статье мы простыми словами расскажем о том, что такое шизофрения, как распознать ее первые признаки и почему не стоит откладывать визит к специалисту.
Что такое шизофрения (простыми словами)
Шизофрения — это хроническое психическое расстройство, при котором нарушается способность человека адекватно воспринимать окружающий мир и реагировать на него.[1] Если говорить совсем просто, мозг начинает «неправильно обрабатывать» информацию: человек может видеть или слышать то, чего нет, строить нелогичные умозаключения, терять интерес к жизни и испытывать трудности с концентрацией внимания.
В Международной классификации болезней (МКБ-10) это расстройство обозначается кодом F20, в новой версии МКБ-11 — 6А20, а в американской системе DSM-5 используются свои критерии диагноза. Но суть остаётся одной: шизофрения проявляется через три группы симптомов:[1]
- Позитивные симптомы — это то, что «добавляется» к нормальному восприятию: бредовые идеи, галлюцинации, дезорганизованная речь и поведение.[1]
- Негативные симптомы — напротив, то, что «выпадает»: снижается эмоциональная экспрессия, пропадает мотивация, человек становится апатичным и замкнутым.
- Когнитивные нарушения — ухудшается память, внимание, способность планировать и решать повседневные задачи.
Эти проявления влияют на все сферы жизни: работу, учебу, отношения с людьми. Но важно понимать: шизофрения — не приговор, это медицинское состояние, которое требует лечения и поддержки.
Распространенность и возраст дебюта
По данным Всемирной организации здравоохранения, шизофренией страдает около 1% населения планеты.[2] Это означает, что расстройство встречается не так редко, как принято думать. Оно не выбирает по социальному статусу, уровню образования или национальности — заболеть может любой человек.
Чаще всего манифестация (первый психотический эпизод) происходит в молодом возрасте. У мужчин ранний дебют наблюдается обычно в 18–25 лет, у женщин симптомы могут проявиться немного позже — в 25–30 лет. Почему так происходит? Точного ответа нет, но ученые связывают это с гормональными особенностями и различиями в созревании мозга у разных полов.
Иногда первые признаки возникают в подростковом возрасте или даже в детстве, хотя это случается реже. Поздний дебют (после 40–45 лет) тоже встречается, но в таких случаях важно исключить другие причины психоза — например, органические поражения мозга или злоупотребление психоактивными веществами.[2]
Почему возникает: современные представления
Несмотря на десятилетия исследований, учёные до сих пор не могут назвать одну-единственную причину шизофрении. Сегодня принято говорить о многофакторной природе расстройства: оно развивается из-за сложного взаимодействия генетики, работы мозга и влияния внешней среды.[3]
Генетическая предрасположенность и наследуемость
Наследственность играет важную роль, но это не значит, что существует какой-то «ген шизофрении», который передаётся от родителей к детям напрямую. Речь идёт о множестве генов, каждый из которых лишь слегка повышает риск.[3] Если оба родителя здоровы, вероятность развития расстройства у ребенка составляет около 1%. Если болен один из родителей — риск возрастает до 10–15%, если оба — до 40–50%. Но даже в этом случае нет стопроцентной гарантии болезни: многое зависит от того, какие факторы среды «включат» или «не включат» эти гены.
Это называется эпигенетикой — наука о том, как внешние условия влияют на работу наших генов. Стресс, инфекции, питание во время беременности, травмы в детстве — всё это может изменить активность генов, связанных с развитием мозга.[4]
Нейромедиаторные и нейрофизиологические модели
Главная теория последних десятилетий — дофаминовая гипотеза. Согласно ей, при шизофрении нарушается баланс дофамина — нейромедиатора, который отвечает за мотивацию, удовольствие и обработку информации. В одних участках мозга его слишком много (отсюда бред и галлюцинации), в других — слишком мало (поэтому возникают апатия и снижение эмоций).[5]
Но дофамин — не единственный «виновник». Современные исследования указывают на глутаматергические модели: дисбаланс глутамата — главного возбуждающего нейромедиатора — тоже играет свою роль. Он влияет на когнитивные функции, память и способность к обучению. Именно поэтому при шизофрении так часто страдает внимание и мышление.
Также выявлены структурные изменения в мозге: уменьшение объема серого вещества, нарушения связей между отделами мозга, расширение желудочков. Но эти изменения — скорее следствие болезни, чем ее причина.[5]
Факторы риска и «триггеры» манифестации
Даже при генетической предрасположенности шизофрения может никогда не проявиться, если человек не столкнётся с определёнными пусковыми факторами. Эта идея называется моделью «стресс-диатез»: есть «почва» (диатез, уязвимость), и есть стресс, который её активирует.[4]
Что может стать таким триггером?[4]
- Злоупотребление каннабисом и другими психоактивными веществами, особенно в подростковом возрасте. Марихуана у уязвимых людей может ускорить манифестацию болезни на несколько лет.
- Хронический стресс — конфликты в семье, травля, потеря близких, тяжелые жизненные обстоятельства.
- Острый стресс — внезапные травмирующие события, которые «ломают» психику.
- Осложнения беременности и родов — гипоксия плода, инфекции у матери, недоношенность. Эти факторы влияют на развитие мозга еще до рождения.
- Социальная изоляция, одиночество, миграция — всё, что лишает человека поддержки и увеличивает стресс.[2][4]
Важно понимать: эти факторы не вызывают шизофрению сами по себе, но могут «запустить» её у тех, кто уже имеет биологическую предрасположенность.
Передаётся ли по наследству
Этот вопрос волнует многих. Коротко: риск выше в семьях, где есть больные шизофренией, но это не фатально. У большинства детей, даже если родитель болен, расстройство не развивается. Наследуется не сама болезнь, а лишь повышенная уязвимость нервной системы. А вот проявится она или нет — зависит от множества других обстоятельств: стрессов, образа жизни, социального окружения.[3]
Симптомы и признаки
Шизофрения — это не просто «странное поведение» или «раздвоение личности» (как иногда думают). Это целый комплекс нарушений, которые затрагивают мышление, восприятие, эмоции и волю. Давайте разберемся, как это проявляется.
Позитивные симптомы (бред, галлюцинации, дезорганизация речи/мышления/поведения)
Позитивные симптомы — это проявления, которые «добавляются» к нормальному психическому функционированию. Они наиболее заметны и часто именно они приводят человека к врачу.
- Бредовые идеи — непоколебимая убежденность в чём-то нереальном. Например, человек уверен, что за ним следят спецслужбы, что его мысли крадут или вкладывают в голову чужие идеи, что еда отравлена. Бред может быть параноидным (преследование), грандиозным (особая миссия), ипохондрическим (неизлечимая болезнь).
- Слуховые галлюцинации — самый частый тип. Человек слышит голоса, которые комментируют его действия, спорят между собой или отдают приказы. Реже встречаются зрительные галлюцинации, обонятельные или тактильные (ощущение ползания по коже).
- Дезорганизованная речь — мышление теряет логику. Возникает разорванность речи (человек перескакивает с темы на тему, связь между фразами теряется), резонерство (пустые, бесплодные рассуждения), неологизмы (придуманные слова). Иногда речь становится совершенно непонятной для окружающих.
- Дезорганизованное или кататоническое поведение — странные позы, застывания, беспричинная агрессия или, наоборот, ступор. Человек может долго стоять в одной позе или повторять бессмысленные движения.
Негативные и когнитивные нарушения
Если позитивные симптомы заметны сразу, то негативные часто остаются в тени, хотя именно они сильнее всего мешают жизни.
- Апатия и абулия — полная потеря интереса к жизни, отсутствие желаний и целей. Человеку не хочется ничего делать, даже то, что раньше приносило радость.
- Ангедония — неспособность испытывать удовольствие. Еда, хобби, общение — всё становится пресным и безразличным.
- Снижение эмоциональной экспрессии — лицо становится маскообразным, голос монотонным, мимика и жесты скудными. Это не значит, что человек ничего не чувствует, просто выражать эмоции становится труднее.
- Алогия — бедность речи. Ответы на вопросы становятся короткими, односложными.
- Социальная изоляция — человек избегает людей, замыкается в себе, перестает ухаживать за собой.
Когнитивные нарушения — это проблемы с памятью, вниманием, планированием. Трудно сосредоточиться на задаче, запомнить новую информацию, принять решение. Эти симптомы часто недооцениваются, но именно они мешают работать, учиться и справляться с бытом.
Ранние «форпост-симптомы» (подростки/молодые)
Болезнь редко начинается внезапно. Обычно ей предшествует продромальная стадия, когда появляются первые «зарницы» — едва заметные изменения, которые близкие могут списать на переходный возраст или усталость.
На что стоит обратить внимание у подростков и молодых людей:
- Резкое снижение успеваемости или продуктивности на работе
- Прогрессирующая апатия, потеря интересов
- Неряшливость, пренебрежение гигиеной
- Странные, необычные увлечения или убеждения
- Подозрительность, скрытность
- Трудности в общении, избегание друзей
- Периодические странные высказывания, намеки на идеи преследования
- Нарушения сна, тревожность
Эти признаки сами по себе не означают шизофрению, но если они усиливаются и мешают жить — это повод обратиться к врачу. Чем раньше начато лечение, тем лучше прогноз.
Признаки у мужчин и у женщин: что отмечают врачи
Хотя общая картина расстройства у обоих полов похожа, врачи отмечают некоторые особенности.
У мужчин:
- Раннее начало (чаще в 18–25 лет)
- Более выраженные негативные симптомы (апатия, социальная изоляция)
- Чаще встречается простая и гебефреническая форма
- Труднее поддаются лечению
У женщин:
- Начало чуть позже (25–35 лет)
- Чаще параноидная форма с бредом и галлюцинациями
- Более сохранные социальные навыки
- Лучше реагируют на терапию
- Иногда обострения связаны с гормональными изменениями (менструальный цикл, беременность, менопауза)
Но это всего лишь тенденции, а не правило. Каждый случай индивидуален, и стереотипы здесь не помогают.
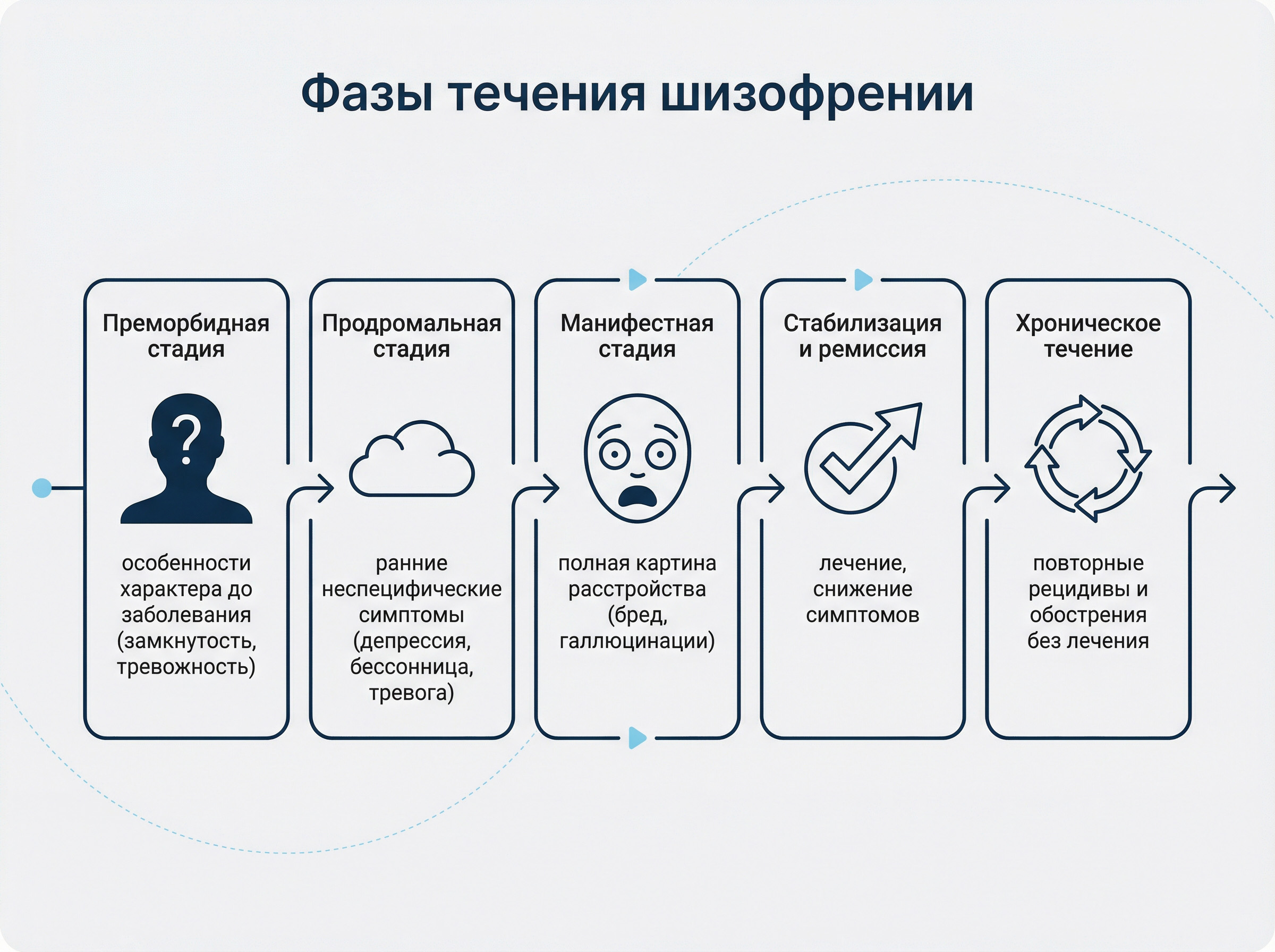
Фазы/стадии течения
Шизофрения развивается поэтапно, и понимание этих фаз помогает вовремя распознать болезнь.
- Преморбидная стадия — период до появления первых симптомов. Человек может быть здоров, но уже имеет генетическую предрасположенность. Иногда в детстве заметны особенности характера: замкнутость, тревожность, трудности в общении, но это не обязательно.
- Продромальная стадия — появляются первые неспецифические симптомы: тревога, депрессия, бессонница, снижение продуктивности, странные идеи. Длится от нескольких месяцев до нескольких лет. Это «золотое окно» для ранней диагностики, хотя на практике мало кто обращается к врачу на этом этапе.
- Манифестная стадия (первый психотический эпизод) — полная картина расстройства с бредом, галлюцинациями, дезорганизацией. Это то, что обычно приводит к госпитализации.
- Стабилизация и ремиссия — при лечении острые симптомы уменьшаются, но негативные и когнитивные проявления могут сохраняться.
- Хроническое течение с обострениями (рецидивами) — без поддерживающей терапии возможны повторные психозы. Каждый новый рецидив может усугублять состояние.
Классификация и виды
Существует несколько типов шизофрении, каждый со своими особенностями. Это деление условно, но помогает врачам подобрать лечение.
Параноидная, кататоническая, гебефреническая, простая
Параноидная шизофрения — самая распространённая форма. На первый план выходят бред и галлюцинации (обычно слуховые). Человек убежден, что его преследуют, обсуждают, хотят навредить. При этом мышление и эмоции могут быть относительно сохранны. Прогноз при этой форме чаще благоприятный, если лечение начато вовремя.
Кататоническая шизофрения — главный признак: нарушения движений. Человек может застывать в странных позах (ступор), повторять одни и те же движения, проявлять беспричинное возбуждение или, наоборот, полную неподвижность. Эта форма встречается реже, чем раньше, возможно, благодаря улучшению методов лечения.
Гебефреническая форма — начинается рано (в подростковом возрасте), характеризуется нелепым, дурашливым поведением, разорванностью речи, быстрым распадом личности. Эмоции неадекватны: человек может смеяться без причины, гримасничать. Прогноз чаще неблагоприятный.
Простая форма — нет ярких галлюцинаций и бреда, зато преобладают негативные симптомы: нарастающая апатия, потеря интересов, снижение активности. Человек постепенно «выпадает» из жизни. Эту форму сложно диагностировать, так как нет очевидных психотических проявлений.
Диагностика
Диагноз «шизофрения» ставится не по одному симптому и не за одну встречу. Это сложный процесс, требующий времени, наблюдения и исключения других причин психоза.
Когда стоит обратиться к психиатру
Чем раньше вы обратитесь за помощью, тем лучше. Не нужно ждать, пока симптомы станут невыносимыми. Вот ситуации, когда визит к врачу необходим:
- Появились «голоса» или убежденность в том, что вас преследуют, контролируют
- Мысли стали спутанными, трудно сосредоточиться
- Резко изменилось поведение: замкнулись, перестали ухаживать за собой
- Пропал интерес к работе, учебе, хобби
- Близкие замечают странности, которые вы сами не осознаете
Не бойтесь обратиться к специалисту. Психиатр — это врач, который поможет разобраться в ситуации и подобрать лечение.
Подготовка к приёму
Чтобы консультация прошла максимально продуктивно, подготовьтесь заранее:
- Составьте список жалоб и симптомов с указанием, когда они появились
- Возьмите выписки из медицинских карт, результаты обследований, списки принимаемых лекарств
- Подумайте о вопросах, которые хотите задать врачу
- Если возможно, возьмите с собой близкого человека — он может рассказать то, что вы сами не замечаете
- Будьте готовы ответить на вопросы о семейной истории болезней, образе жизни, стрессах, употреблении психоактивных веществ
Врач может спросить:
- Когда начались изменения?
- Как вы себя чувствуете?
- Есть ли проблемы со сном, аппетитом?
- Были ли мысли о самоповреждении?
- Принимали ли раньше психотропные препараты?
На чём основывается диагноз
Диагноз шизофрении ставится на основе клинических критериев из МКБ-10 (код F20) или DSM-5. Нет анализа крови или МРТ, которые бы подтвердили болезнь — решение принимается по совокупности симптомов и их длительности.
Основные требования:
- Наличие характерных симптомов (бред, галлюцинации, дезорганизация речи/поведения, негативные симптомы) на протяжении минимум 1 месяца (по МКБ) или 6 месяцев (по DSM-5)
- Симптомы значительно нарушают социальное и профессиональное функционирование
- Исключены другие причины: опухоли мозга, инфекции, интоксикация веществами, аффективные расстройства с психозом
Для уточнения диагноза используются:
- Клиническое интервью — подробная беседа с пациентом и родственниками
- Стандартизированные шкалы: PANSS (шкала позитивных и негативных симптомов), BNSS (шкала негативных симптомов), PSP (шкала социального функционирования)
- Психологические тесты: MMPI и другие для оценки личности и когнитивных функций
- МРТ головного мозга — назначается по показаниям, чтобы исключить органические причины (опухоли, кисты)
Лечение
Шизофрения — хроническое расстройство, но это не значит, что с ним нельзя справиться. Современные методы терапии позволяют контролировать симптомы, добиваться устойчивой ремиссии и возвращать людей к полноценной жизни.[1]
Медикаментозная терапия
Основа лечения — антипсихотики (нейролептики). Это препараты, которые корректируют дисбаланс нейромедиаторов в мозге и снижают выраженность симптомов.
Антипсихотики первого поколения (типичные нейролептики) — более старые препараты. Они эффективны при позитивных симптомах (бред, галлюцинации), но часто вызывают побочные эффекты: экстрапирамидные расстройства (дрожание, скованность, непроизвольные движения), сонливость.
Антипсихотики второго поколения (атипичные нейролептики) — более современные препараты. Они лучше переносятся, действуют на негативные и когнитивные симптомы, но могут вызывать метаболические нарушения (набор веса, повышение уровня сахара и холестерина).
Цели терапии по этапам:
- Купирование острого психоза — быстро снизить галлюцинации, бред, возбуждение (занимает несколько недель)
- Стабилизация — закрепить результат, подобрать минимальную эффективную дозу (несколько месяцев)
- Поддерживающая терапия — предотвращение рецидивов, иногда пожизненно
Побочные эффекты — важная тема. Многие пациенты бросают лечение из-за неприятных ощущений. Поэтому врач всегда подбирает препарат индивидуально, при необходимости корректирует дозу или меняет лекарство. Среди возможных побочных эффектов: сонливость, прибавка веса, дрожание рук, сексуальные дисфункции. Редко, но встречается нейролептический злокачественный синдром — опасное состояние, требующее срочной помощи.

Нелекарственные методы
Помимо медикаментов, существуют и другие подходы:
Транскраниальная магнитная стимуляция (ТМС) — метод, при котором на определённые участки мозга воздействуют магнитными импульсами. Помогает при резистентных формах (когда таблетки не работают) и при выраженных негативных симптомах.
Электросудорожная терапия (ЭСТ) — применяется в тяжёлых случаях, когда ничто другое не помогает, особенно при кататонии. Проводится под наркозом, абсолютно безопасна и эффективна.
Психотерапия — помогает справляться со стрессом, распознавать ранние признаки рецидива, улучшать коммуникацию. Часто используется когнитивно-поведенческая терапия (КПТ).[6]
Психообразование — обучение пациента и его близких тому, что такое шизофрения, как она проявляется, зачем нужны лекарства. Понимание болезни повышает приверженность лечению (комплаенс).[6]
Психосоциальная реабилитация — тренинги социальных навыков, помощь в трудоустройстве, восстановление утраченных умений. Цель — вернуть человека к активной жизни.[6]
Социальная реабилитация и поддержка семьи
Шизофрения затрагивает не только больного, но и всю семью. Близкие часто не знают, как себя вести, чувствуют вину, стыд, беспомощность. Вот несколько рекомендаций:
- Обучайтесь: узнайте больше о расстройстве — это снижает страх и помогает понять, что происходит
- Будьте терпеливы: не требуйте от человека «взять себя в руки» — он не может контролировать симптомы усилием воли
- Сохраняйте спокойствие: избегайте споров о бреде, не пытайтесь переубедить — лучше переключите внимание
- Следите за лечением: помогайте принимать таблетки регулярно, замечайте ранние признаки обострения
- Заботьтесь о себе: присоединяйтесь к группам поддержки для родственников, не забывайте о своих потребностях
Существуют специализированные программы семейной терапии и группы взаимопомощи, где можно обменяться опытом и получить эмоциональную поддержку.[6]
Прогноз и профилактика
Прогноз при шизофрении индивидуален и зависит от множества факторов. Около трети пациентов достигают значительного улучшения или даже полной ремиссии при правильном лечении. Ещё треть имеет умеренные симптомы, но может работать и вести относительно независимую жизнь. У остальных болезнь протекает тяжелее, с частыми обострениями и серьезными нарушениями функционирования.
Факторы хорошего прогноза:
- Позднее начало болезни
- Острое, а не постепенное начало
- Наличие четких пусковых факторов (стресс)
- Преобладание позитивных симптомов над негативными
- Хорошее социальное функционирование до болезни
- Отсутствие семейной истории шизофрении
- Высокая приверженность лечению и поддержка близких
Профилактика рецидивов (вторичная и третичная профилактика):[6]
- Регулярный прием поддерживающей терапии
- Избегание стрессов, психоактивных веществ
- Соблюдение режима сна, здоровый образ жизни
- Раннее распознавание предвестников обострения и своевременная корректировка лечения
- Психообразование и психотерапия
Первичной профилактики (предотвращения болезни у здоровых людей) не существует, так как точные причины неизвестны. Но снижение употребления каннабиса в подростковом возрасте, уменьшение стресса и своевременное обращение за помощью при первых симптомах могут улучшить прогноз.
Частые бытовые вопросы
Можно ли работать с диагнозом
Да, многие люди с шизофренией работают и ведут продуктивную жизнь. Всё зависит от степени тяжести болезни и качества лечения. Если симптомы контролируются, а когнитивные функции сохранны, ограничений может не быть.
Однако существуют профессии, запрещённые для людей с психическими расстройствами: работа, связанная с управлением транспортом, оружием, работой на высоте, в экстремальных условиях. Это обусловлено требованиями безопасности.
Если работа становится слишком стрессовой или требует высокой концентрации, которая недоступна из-за когнитивных нарушений, можно рассмотреть переквалификацию или неполную занятость.
Дается ли инвалидность
Инвалидность при шизофрении оформляется, если болезнь приводит к стойким нарушениям функционирования и ограничивает способность к самообслуживанию, работе, общению. Решение принимается медико-социальной экспертизой (МСЭ) на основе медицинских документов, истории болезни и осмотра.
Группа инвалидности (I, II или III) зависит от тяжести состояния. Это не навсегда — статус пересматривается раз в год или несколько лет. Инвалидность дает право на социальную поддержку, льготные лекарства, но не означает, что человек полностью нетрудоспособен.
Мифы и заблуждения
Вокруг шизофрении существует множество стереотипов и заблуждений. Давайте развеем самые популярные мифы:
Миф 1: «Шизофрения — это раздвоение личности» Нет. Путаница возникла из-за неправильного перевода термина. Шизофрения — это расщепление психических функций (мышления, эмоций, воли), а не появление нескольких личностей. Раздвоение личности — это совсем другое расстройство (диссоциативное расстройство идентичности), которое встречается крайне редко.
Миф 2: «Все больные шизофренией опасны и агрессивны» Большинство людей с шизофренией не агрессивны и не опасны. Насилие может быть связано с острым психозом, когда человек не получает лечения, но это скорее исключение. Чаще больные сами становятся жертвами из-за своей уязвимости.
Миф 3: «Шизофрения не лечится» Лечится. Современные препараты и психосоциальная реабилитация позволяют многим пациентам достичь ремиссии и вести нормальную жизнь.
Миф 4: «Это результат плохого воспитания или слабой воли» Шизофрения — это биологическое заболевание мозга. Никакие воспитательные методы или «взятие себя в руки» не помогут справиться с галлюцинациями или бредом.
Шизофрения у детей
Шизофрения в детском возрасте (до 13 лет) встречается очень редко — менее 1% от всех случаев. Диагностика затруднена, так как симптомы могут напоминать другие расстройства: аутизм, СДВГ, тревожные состояния.
У детей симптомы менее типичны: могут быть зрительные галлюцинации (фантастические существа), спутанность речи, регресс в развитии (потеря уже приобретенных навыков). Чаще всего первые явные признаки появляются в подростковом возрасте.

Призыв к действию
Если вы узнали в описанных симптомах себя или близкого человека — не откладывайте визит к специалисту. Шизофрения — это не приговор, а медицинское состояние, которое требует профессиональной помощи. Чем раньше начато лечение, тем больше шансов на благоприятный исход.
Психиатр — это врач, который может:
- Провести детальную диагностику и исключить другие причины симптомов
- Подобрать индивидуальное лечение с учётом всех особенностей
- Составить план реабилитации и поддержки
- Помочь вам вернуться к полноценной жизни
Не бойтесь обращаться за помощью. Современные методы лечения эффективны, конфиденциальность соблюдается, а стигматизация постепенно уходит в прошлое. Ваше здоровье — в ваших руках.
В клинике: как записаться на приём
В нашей клинике работают опытные психиатры, которые специализируются на диагностике и лечении шизофрении. Мы предлагаем:
- Комплексное обследование с использованием современных методик
- Индивидуальный подбор медикаментозной терапии
- Психотерапевтическую поддержку
- Программы реабилитации и психообразования
Шизофрения — сложное психическое расстройство, которое меняет восприятие реальности, мышление и эмоции человека. Но это не конец жизни. Благодаря достижениям современной медицины, правильному лечению и поддержке близких многие люди с этим диагнозом достигают устойчивой ремиссии, возвращаются к работе и строят отношения.
Главное — вовремя обратиться за помощью, не бояться диагноза и следовать рекомендациям врача. Понимание того, что происходит, снижает страх и даёт надежду. Вы не одиноки: существуют специалисты, группы поддержки, современные методы лечения. Жизнь с шизофренией возможна — и она может быть полноценной.
Источники
-
Маккатчен Р.А., Рейс Маркес Т., Хоуз О.Д. Шизофрения — обзорная статья. JAMA Psychiatry. 2020. 1 февраля. 77 (2): 201–210. doi: 10.1001/jamapsychiatry.2019.3360. PMID: 31664453. https://pubmed.ncbi.nlm.nih.gov/31664453/
-
Джон МакГрат, Суканта Саха, Дэвид Чант, Джой Уэлхэм, «Шизофрения: краткий обзор заболеваемости, распространённости и смертности», Эпидемиологические обзоры, том 30, выпуск 1, 1 ноября 2008 г., стр. 67–76, https://doi.org/10.1093/epirev/mxn001
-
Салливан П.Ф., Яо С. и Хьерлинг-Леффлер Дж. Генетика шизофрении: генетическая сложность и функциональные открытия. Nat. Rev. Neurosci. 25, 611–624 (2024). https://doi.org/10.1038/s41583-024-00837-7
-
Прюсснер М., Каллен А. Э., Аас М., Уокер Э. Ф. Пересмотр модели нейронного диатеза-стресса при шизофрении: обновленная информация о последних открытиях с учетом стадии заболевания, а также нейробиологических и методологических сложностей. Neurosci Biobehav Rev. 2017 Feb;73:191-218. doi: 10.1016/j.neubiorev.2016.12.013. Опубликовано 16 декабря 2016 г. PMID: 27993603. https://pubmed.ncbi.nlm.nih.gov/27993603/
-
Маккатчен Р.А., Кристал Дж. Х., Хоус О.Д. Дофамин и глутамат при шизофрении: биология, симптомы и лечение. Всемирная психиатрия. 2020 Февраль; 19(1):15-33. doi: 10.1002/wps.20693. PMID: 31922684; PMCID: PMC6953551.https://pubmed.ncbi.nlm.nih.gov/31922684/
-
Бигелли И., Родолико А., Гарсия-Мьерес Х., Питшель-Вальц Г., Хансен В. П., Шнайдер-Тома Й., Сиафис С., Ву Х., Ван Д., Саланти Г., Фурукава Т. А., Барбуи К., Лейхт С. Психосоциальные и психологические вмешательства для предотвращения рецидивов при шизофрении: систематический обзор и сетевой метаанализ. Lancet Psychiatry. 2021 Nov;8(11):969-980. doi: 10.1016/S2215-0366(21)00243-1. Опубликовано 12 октября 2021 г. PMID: 34653393. https://pubmed.ncbi.nlm.nih.gov/34653393/
Вопросы и ответы
Шизофрения — хроническое расстройство, но это не значит, что с ним нельзя справиться. Современная медикаментозная терапия, психотерапия и психосоциальная реабилитация позволяют контролировать симптомы, добиваться длительной ремиссии и значительно снижать риск рецидивов. Раннее начало лечения улучшает прогноз: многие пациенты возвращаются к работе, учёбе и полноценной жизни.
Риск развития расстройства выше у людей, в семьях которых есть больные шизофренией, но нет единого «гена шизофрении», который передавался бы напрямую от родителей к детям. Заболевание имеет многофакторную природу: играет роль сочетание множества генов и влияние факторов внешней среды (стресс, инфекции, психоактивные вещества). Даже если оба родителя больны, вероятность развития болезни у ребенка составляет около 40–50%, а не 100%.
У подростков и молодых людей первыми признаками могут быть: прогрессирующая апатия, потеря интересов и мотивации, снижение успеваемости или продуктивности, неопрятность, пренебрежение гигиеной, странные или необычные убеждения, социальная изоляция, подозрительность. Иногда появляются намёки на идеи преследования или «голоса». Эти симптомы развиваются постепенно и могут предшествовать полной картине психоза на месяцы или годы.
Позитивные симптомы — это проявления, которые «добавляются» к нормальному психическому функционированию: бред (ложные убеждения), галлюцинации (восприятие того, чего нет), дезорганизованная речь и поведение. Негативные симптомы — это то, что «выпадает»: снижение эмоциональной экспрессии, апатия, бедность речи, потеря мотивации, социальная изоляция. Позитивные симптомы более заметны и чаще приводят к обращению за помощью, но негативные сильнее влияют на качество жизни.
Как можно раньше, если симптомы начинают мешать учебе, работе или общению. Особенно важно обратиться, если появились идеи вреда, преследования, слежки, «голоса», выраженная отгороженность от людей, странные убеждения или резкие изменения в поведении. Чем раньше начато лечение, тем лучше прогноз и выше шансы на полноценную жизнь.
оставьте список своих жалоб и изменений, которые заметили. Возьмите с собой медицинские выписки, результаты обследований, списки принимаемых лекарств. Будьте готовы ответить на вопросы о быте, работе, семейной истории, стрессах, употреблении психоактивных веществ. Полезно, если с вами придёт близкий человек — он может дополнить картину тем, что вы сами не замечаете.