Представьте: вы закрыли дверь, вышли из дома — и тут же мучительное сомнение: «А точно ли я закрыл?» Вернулись, проверили. Вроде всё. Но через минуту — снова та же мысль. И так раз за разом, пока не опоздаете на работу. Если подобные навязчивости захватывают вашу жизнь, возможно, речь идёт об ОКР — обсессивно-компульсивном расстройстве. Это не просто «странная привычка» или чрезмерная аккуратность, а серьезное психическое расстройство, при котором человек попадает в ловушку навязчивых мыслей (обсессий) и вынужденных повторяющихся действий (компульсий).
ОКР касается примерно 2–3% населения планеты, нередко дебютирует в подростковом или молодом возрасте (19–20 лет) и может годами мешать учёбе, работе, личным отношениям.[1] Хорошая новость: это состояние поддается лечению. В этой статье мы разберём, что такое ОКР, почему оно возникает, как его распознать и что делать, чтобы вернуть контроль над своей жизнью.
Что такое обсессивно-компульсивное расстройство
ОКР — это состояние, когда в голове постоянно крутятся тревожные, пугающие или неприятные мысли (обсессии), от которых невозможно избавиться. Чтобы хоть немного снизить тревогу, человек вынужден выполнять определенные повторяющиеся действия — ритуалы (компульсии). Проблема в том, что облегчение краткосрочное: через несколько минут навязчивая мысль возвращается, и круг замыкается.
Парадокс ОКР в том, что большинство пациентов критичны к симптомам: они понимают нелепость своих ритуалов, но не могут остановиться. Мозг словно включает тревожную сигнализацию и требует выполнить «ритуал» как псевдокнопку сброса. Это не слабоволие и не «плохой характер» — это реальное нарушение работы мозговых контуров, и оно нуждается в профессиональной помощи.
Причины ОКР
Откуда берётся обсессивно-компульсивное расстройство? Точная причина неизвестна, но ученые выделяют несколько ключевых факторов, которые, скорее всего, действуют в комплексе. Психическое расстройство ОКР с точки зрения биологии — это сбой в работе определенных участков мозга и дисбаланс нейромедиаторов.
Генетическая предрасположенность. Если у кого-то из близких родственников было ОКР или другие тревожные расстройства, риск заболеть выше. Исследования показывают, что наследственность играет роль примерно в 40–50% случаев.[2]
Нейромедиаторы. Прежде всего речь о серотонине — веществе, которое регулирует настроение, тревогу и импульсивность. При ОКР серотониновая система работает не так, как должна, поэтому антидепрессанты группы СИОЗС (селективные ингибиторы обратного захвата серотонина) и стали первой линией лечения. Также изучают роль дофамина и других нейромедиаторов.
Аномальная активность мозга. С помощью МРТ и других методов нейровизуализации ученые обнаружили, что при ОКР излишне активны или неправильно взаимодействуют несколько областей:
- Орбитофронтальная кора — отвечает за оценку потенциальной угрозы и принятие решений.
- Хвостатое ядро (часть базальных ганглиев) — фильтрует импульсы и «тормозит» ненужные действия.
- Таламус и поясная извилина — участвуют в передаче сигналов тревоги.
Эти структуры образуют кортико-стриато-таламо-кортикальную систему (КСТКС). Когда связи в этой цепи нарушены, мозг «застревает» на тревожной мысли и не может переключиться, пока не выполнен ритуал.
Стрессовые факторы и психотравмы. Сильный стресс, конфликты, потеря близкого человека или другие травмирующие события могут запустить ОКР у генетически предрасположенных людей. Иногда болезнь дебютирует после родов, переезда, смены работы — в моменты повышенной нагрузки на психику.
Инфекционные триггеры (ПАНДАС). У части детей ОКР развивается после стрептококковой инфекции (ангина, скарлатина). Это редкое состояние, когда иммунная система атакует собственные нервные клетки. Называется ПАНДАС (педиатрические аутоиммунные нейропсихиатрические расстройства, ассоциированные со стрептококком). В таких случаях симптомы появляются резко и часто сочетаются с тиками.[3]
Симптомы ОКР
Как понять, что перед вами именно обсессивно-компульсивное расстройство, а не просто тревожность или перфекционизм? Ключевой признак — обсессивные и компульсивные симптомы идут в паре, отнимают много времени (обычно больше часа в день) и серьёзно мешают жить.
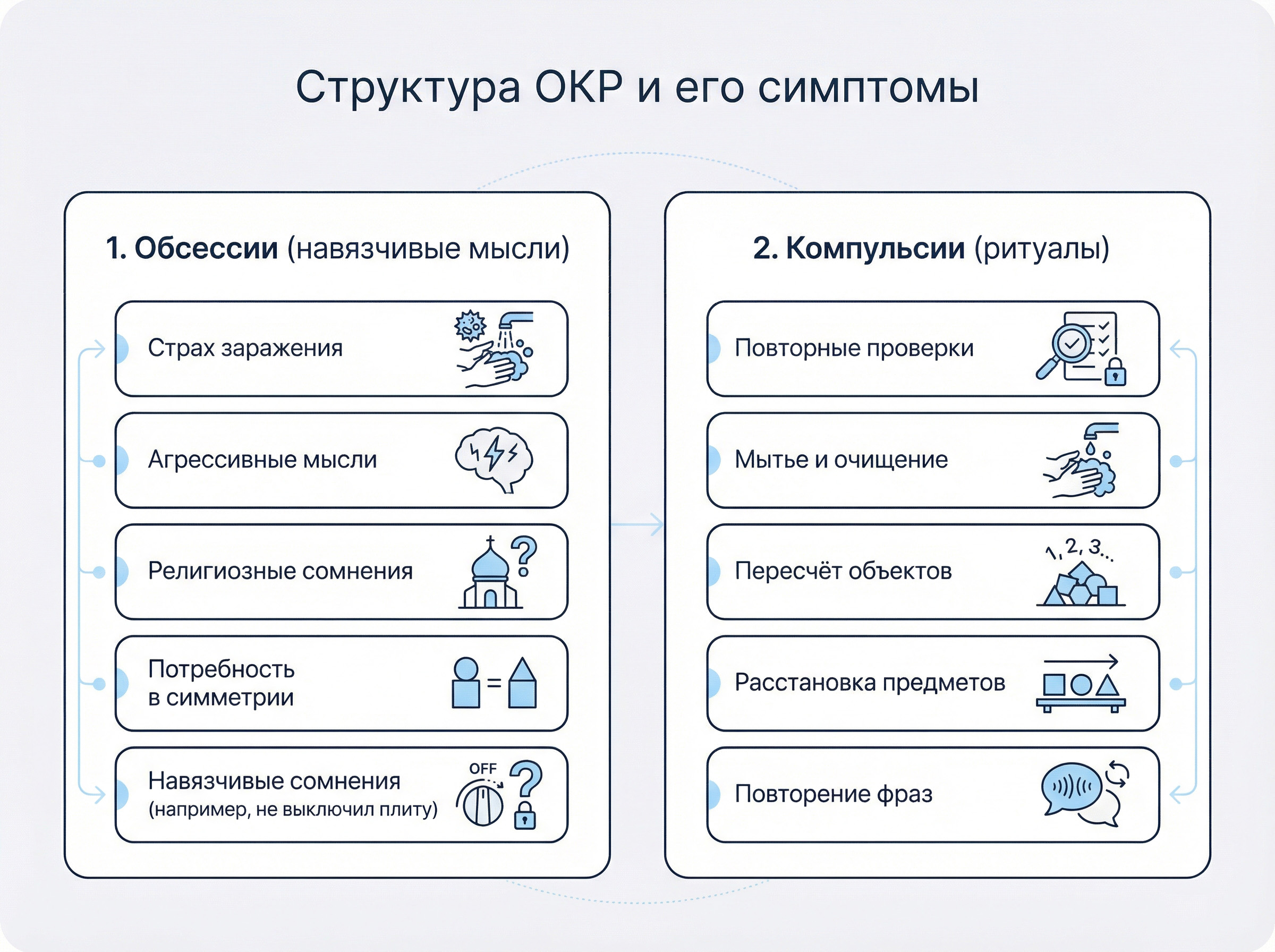
Обсессии (навязчивые мысли и образы)
Обсессии — это непрошеные, повторяющиеся мысли, образы или импульсы, которые вызывают сильную тревогу или дистресс. Человек пытается их игнорировать или подавить, но они возвращаются снова и снова. Вот самые частые темы навязчивых мыслей:
- Страх заражения или загрязнения — «Я прикоснулся к дверной ручке, теперь на мне микробы, я могу заразиться или заразить близких».
- Агрессивные или насильственные образы — например, пугающая мысль «А вдруг я причиню вред себе или кому-то другому?», хотя человек этого совершенно не хочет.
- Религиозные навязчивости — навязчивые сомнения в своей вере, страх богохульства или проклятия, даже у глубоко верующих людей.
- Потребность в симметрии и порядке — всё должно быть «правильно» расставлено, иначе возникает невыносимый дискомфорт.
- Навязчивые сомнения — «Я точно выключил плиту?», «Я точно закрыл машину?». Эта «умственная жвачка» может длиться часами.
Компульсии (ритуалы)
Компульсии — это повторяющиеся действия или мысленные ритуалы, которые человек выполняет, чтобы снизить тревогу от обсессий или предотвратить воображаемую катастрофу. Важно: эти действия либо явно избыточны, либо не связаны логически с тем, чего человек боится. Типичные компульсии:
- Повторные проверки — по многу раз проверять замки, выключатели, документы. «Проверка дверей/замков» может длиться полчаса и больше.
- Мытье и очищение — мыть руки, принимать душ по особым правилам, использовать огромное количество дезинфектантов.
- Пересчёт — считать ступеньки, окна, трещины на асфальте. Если сбился со счёта — начинать заново.
- Расстановка предметов — выстраивать книги, посуду, одежду в «правильный порядок», симметрично.
- Повторение слов, фраз или маршрутов — проговаривать про себя «защитную» фразу или несколько раз пройти определенный участок пути, чтобы «отменить» плохую мысль.
- Накопительство (синдром Плюшкина) — в некоторых случаях человек не может выбросить вещи из-за страха, что они «могут пригодиться» или что их выбрасывание «неправильно».
Близкие часто не понимают, что происходит, и могут считать человека «странным» или «слишком требовательным». На самом деле он страдает и нуждается в помощи.
Классификация и стадии ОКР
Обсессивно-компульсивное расстройство классифицируют по-разному — в зависимости от того, какие симптомы преобладают и как протекает болезнь. ОКР синдром может принимать различные формы, и это важно для выбора терапии.
По МКБ-10 (Международная классификация болезней 10-го пересмотра) выделяют:
- Преобладание навязчивых мыслей (обсессий) — человек большую часть времени мучается от навязчивых размышлений, «умственной жвачки», при этом явных ритуалов мало. Например, бесконечные сомнения в правильности своих поступков.
- Преобладание компульсивных действий — основное время уходит на выполнение ритуалов (проверки, мытьё, счёт), а навязчивые мысли менее выражены.
- Смешанная форма ОКР — обсессии и компульсии выражены примерно одинаково. Это самый частый вариант.
- Прочие обсессивно-компульсивные расстройства — редкие или атипичные формы.
- Неуточненное ОКР — когда симптомы есть, но четко распределить их по категориям не удаётся.
По течению различают:
- Единичный эпизод — симптомы возникли однажды (например, на фоне стресса), длились несколько месяцев и больше не повторялись. Встречается редко.
- Рецидивирующее течение — периоды обострения чередуются с ремиссиями. Человек может несколько лет чувствовать себя хорошо, а потом симптомы возвращаются.
- Непрерывное течение — симптомы сохраняются постоянно, хотя их выраженность может меняться. К сожалению, это наиболее частый вариант при отсутствии лечения.
Выделяют также стадии по тяжести — легкую, среднюю и тяжелую — в зависимости от того, сколько времени занимают ритуалы и насколько они нарушают повседневную жизнь. Для оценки используют специальные инструменты, о которых расскажем в разделе «Диагностика».
Осложнения и последствия
Если ОКР не лечить, оно может серьёзно ухудшить качество жизни и привести к ряду осложнений. ОКР часто сопутствуют другие психические расстройства — врачи называют это коморбидностью.
Депрессия при ОКР встречается очень часто — примерно у 50–60% пациентов. Постоянная борьба с навязчивостями истощает, человек чувствует себя беспомощным, теряет интерес к жизни. Депрессия, в свою очередь, усиливает тревогу и компульсии — получается замкнутый круг.
Тревожные расстройства — панические атаки, генерализованное тревожное расстройство, социофобия. Страх осуждения, невозможность контролировать ритуалы на людях приводят к избегающему поведению и изоляции.
Суицидальный риск. К сожалению, при тяжёлом течении ОКР и сопутствующей депрессии повышается риск суицидальных мыслей и попыток. Если вы или ваш близкий человек думаете о самоубийстве — немедленно обращайтесь за экстренной помощью (вызывайте скорую или звоните на горячую линию психологической поддержки).
Коморбидные расстройства. ОКР может сочетаться с:
- Синдромом Туретта (тики и непроизвольные движения),
- расстройствами пищевого поведения — нервной анорексией или булимией (особенно если есть навязчивости, связанные с едой и весом),
- редко — с расстройствами шизофренического спектра.
Снижение качества жизни затрагивает все сферы:
- Социальная адаптация нарушается — человек избегает общения, не может работать или учиться в полную силу.
- Ограничения повседневности — простые действия (выйти из дома, приготовить еду, уехать в отпуск) превращаются в мучение.
- Постоянные умственные перегрузки и недостаток сна истощают организм.
Риск злоупотребления психоактивными веществами. Пытаясь заглушить тревогу, некоторые люди начинают злоупотреблять алкоголем, транквилизаторами или другими веществами. Это не помогает, а только усугубляет ситуацию.

Диагностика ОКР
Как понять, что у вас именно ОКР, а не обычная тревожность или особенности характера? И кто ставит диагноз ОКР? Разбираемся по порядку.
Кто ставит диагноз
Диагноз «обсессивно-компульсивное расстройство» ставит врач-психиатр. Это его компетенция. Психолог или психотерапевт могут заподозрить ОКР и направить к психиатру, но официальный диагноз и назначение медикаментов — прерогатива психиатра.
В процессе диагностики врач:
- Проводит клиническое интервью — подробно расспрашивает о симптомах, когда они появились, как часто возникают, сколько времени занимают.
- Собирает анамнез — узнаёт о наследственности, перенесенных заболеваниях, стрессовых событиях.
- При необходимости беседует с родственниками — иногда близкие замечают то, что сам пациент не осознает или стесняется рассказать.
Психотерапевт (часто с образованием клинического психолога) подключается для проведения когнитивно-поведенческой терапии и других психотерапевтических методов.
Диагностические критерии (МКБ-10)
Согласно Международной классификации болезней, для постановки диагноза ОКР должны выполняться следующие критерии:
- Обсессии и/или компульсии присутствуют большую часть дней в течение минимум 2 недель (обычно намного дольше).
- Они вызывают выраженный дистресс или значительно мешают повседневной деятельности.
- Обсессии и компульсии имеют навязчивый характер — человек воспринимает их как свои собственные мысли или действия (в отличие от «чужих голосов» при психозе), но не может их контролировать.
- Пациент пытается сопротивляться хотя бы одной из обсессий или компульсий (даже если безуспешно).
- Выполнение компульсий само по себе не приносит удовольствия (в отличие, например, от игромании).
Шкала Йела–Брауна (Y-BOCS)
Что показывает шкала Йела–Брауна? Это «золотой стандарт» для оценки тяжести ОКР. Врач или клинический психолог задает серию вопросов о том, сколько времени занимают обсессии и компульсии, насколько они мешают, можно ли им сопротивляться. Каждый параметр оценивается в баллах, итоговый результат:[4]
- 0–7 баллов — субклинический уровень (почти нет симптомов),
- 8–15 — легкая степень,
- 16–23 — средняя,
- 24–31 — тяжёлая,
- 32–40 — крайне тяжёлая.
Шкала Y-BOCS помогает не только поставить диагноз, но и отслеживать динамику на фоне лечения — видеть, помогает ли терапия.[4]
Исключение иной патологии
ОКР нужно отличать от других расстройств, где тоже могут быть навязчивости или повторяющиеся действия. Дифференциальная диагностика включает исключение:
- шизофрении и расстройств шизофренического спектра (при психозе человек не критичен к своим переживаниям),
- депрессии с навязчивыми размышлениями,
- генерализованного тревожного расстройства,
- нервной анорексии (навязчивости, связанные с едой и весом),
- синдрома Туретта (тики).
Иногда назначают лабораторные обследования и инструментальные методы, чтобы исключить соматическую патологию:
- Общий и биохимический анализы крови — чтобы убедиться, что симптомы не связаны с нарушениями щитовидной железы, анемией и т.д.
- МРТ головного мозга — по показаниям, если есть подозрение на опухоль, инсульт или другие неврологические причины.
- ЭЭГ (электроэнцефалография) — при подозрении на эпилепсию или другие судорожные состояния.
Как правило, при ОКР результаты этих обследований в норме — изменения происходят на уровне нейромедиаторов и активности мозговых контуров, которые стандартными анализами не выявить.
Лечение ОКР
Обсессивно-компульсивное расстройство поддается лечению, хотя требует времени и терпения. Современная психофармакотерапия и психотерапия значительно улучшают качество жизни пациентов, а в некоторых случаях достигается длительная ремиссия. Компульсивное расстройство — это (простыми словами) состояние, при котором мозг «застревает» на тревожной мысли; задача терапии — научить мозг переключаться и снизить интенсивность тревоги.
Медикаментозная терапия
Антидепрессанты — основа медикаментозного лечения ОКР.
СИОЗС (селективные ингибиторы обратного захвата серотонина) — это первая линия терапии. Эти препараты повышают уровень серотонина в мозге, что постепенно снижает интенсивность обсессий и компульсий. Важно: первые эффекты появляются через 8–12 недель регулярного приема, а не сразу. Дозы при ОКР обычно выше, чем при депрессии.
Трициклические антидепрессанты (ТЦА) — эффективны, но имеют больше побочных эффектов, поэтому сейчас используются реже, в основном при недостаточном ответе на СИОЗС.
Аугментация антипсихотиками. Если СИОЗС недостаточно помогают, психиатр может добавить низкую дозу антипсихотика. Это называется аугментацией — усилением основной терапии.
Нормотимики (стабилизаторы настроения) и противосудорожные препараты иногда применяют при коморбидных состояниях или резистентных формах.
Анксиолитики (транквилизаторы) — бензодиазепины могут назначаться коротким курсом для быстрого снятия острой тревоги, но они не лечат ОКР и вызывают привыкание, поэтому не подходят для длительного применения.
Важно! Все препараты назначает только врач. Самолечение опасно — можно ухудшить состояние или пропустить серьезную патологию.
Психотерапия
Когнитивно-поведенческая терапия (КПТ) — это «золотой стандарт» психотерапии при ОКР. Особенно эффективна техника экспозиция и профилактика реакции (ERP).[5]
Что такое ERP? Это метод, при котором пациент постепенно, под контролем психотерапевта, сталкивается с ситуациями, вызывающими тревогу (экспозиция), но при этом не выполняет ритуал (профилактика реакции). Например, человек с мизофобией может прикоснуться к дверной ручке в общественном месте и НЕ мыть руки. Сначала тревога высока, но со временем мозг «переучивается» и понимает, что ничего страшного не происходит. Это требует мужества и поддержки, но метод работает.
КПТ также включает:
- работу с автоматическими мыслями и убеждениями,
- обучение техникам релаксации и дыхания,
- психообразование — пациент и его близкие узнают о природе ОКР, что снижает стигму и мифы об этом расстройстве.
Семейная психотерапия и психообразование семьи помогают близким понять, что происходит с человеком, как поддержать его, не усиливая компульсии.
При легком и умеренном течении КПТ (особенно ERP) сопоставима по эффективности с медикаментами. Оптимально — сочетание лекарств и психотерапии: такой подход дает наилучшие результаты.
Показания к стационару
В большинстве случаев лечение ОКР проходит амбулаторно — человек посещает консультации психиатра и психотерапевта, принимает таблетки дома. Но иногда нужна госпитализация:
- Суицидальный риск — если есть мысли о самоубийстве или попытки.
- Тяжелый дистресс — симптомы настолько выражены, что человек не может себя обслуживать.
- Выраженная дезадаптация — полная утрата трудоспособности, невозможность выходить из дома.
- Резистентность к амбулаторной терапии — если несколько курсов лечения не помогли, в стационаре можно подобрать более сложную схему или провести интенсивную психотерапию.
В нашей клинике есть возможность дневного стационара — вы проводите день под наблюдением специалистов, а вечером возвращаетесь домой. Это компромиссный вариант при средней тяжести.
Длительность и приверженность лечению
Сколько длится лечение? Это индивидуально. Первые улучшения обычно заметны через 8–12 недель, но для устойчивого результата терапию нужно продолжать не менее года, а часто и дольше — по плану врача.
Приверженность лечению критически важна. Многие пациенты бросают пить таблетки, как только почувствуют улучшение, — и симптомы возвращаются. Или пропускают сеансы психотерапии, потому что «стало лучше». ОКР — это хроническое течение, и поддерживающая терапия необходима, чтобы закрепить результат и избежать рецидива.
Прогноз и профилактика
Можно ли вылечить ОКР полностью? У части людей при правильном лечении достигается длительная стабильная ремиссия — симптомы минимальны или отсутствуют, качество жизни восстанавливается. Однако что такое ОКР и как оно проявляется в долгосрочной перспективе? К сожалению, у многих пациентов течение хроническое, с периодами обострений и улучшений. Это не значит, что лечение бесполезно — наоборот, оно позволяет контролировать симптомы и жить полноценной жизнью.
Факторы неблагоприятного течения (что повышает риск рецидива):
- Стресс и конфликты — любые сильные переживания могут запустить обострение.
- Недостаток сна — хроническое недосыпание ослабляет нервную систему.
- Умственные перегрузки — экзамены, аврал на работе, многозадачность.
- Прекращение приема лекарств или психотерапии без согласования с врачом.
Профилактика рецидивов — это активная работа, которую нужно вести постоянно:
- Соблюдение назначений психиатра. Даже если чувствуете себя хорошо, продолжайте принимать препараты и посещать консультации по графику.
- Регулярные визиты к врачу и психотерапевту — контроль состояния, корректировка терапии при необходимости.
- Техники релаксации и дыхания — освойте простые упражнения (диафрагмальное дыхание, прогрессивную мышечную релаксацию). Они помогают снизить тревогу в моменте.
- Поддержка близких — объясните родным и друзьям, что такое ОКР, как они могут помочь. Важно, чтобы они не подкрепляли ваши ритуалы, но и не критиковали вас.
- Регулярная физическая активность — спорт, йога, танцы, прогулки. Движение снижает уровень стресса и улучшает настроение.
- Режим дня — старайтесь ложиться и вставать в одно время, высыпаться.
Для подростков важны дополнительные меры:
- Психообразование в школе — учителя должны знать об особенностях ребенка, не наказывать за опоздания из-за ритуалов.
- Работа с семьей — родителям нужно понять, как поддерживать подростка, не усиливая компульсии («Хватит мыть руки!» не поможет — нужна грамотная стратегия вместе с психотерапевтом).
- Избежание перегрузок — баланс учебы, отдыха, хобби.

Обсессивно-компульсивное расстройство — это не «причуда» и не слабость характера. Это реальное медицинское состояние, которое возникает из-за сбоя в работе мозговых контуров и дисбаланса нейромедиаторов. Навязчивые мысли и ритуалы могут отравлять жизнь годами, но есть хорошие новости: ОКР поддается лечению.
Современная медицина предлагает эффективные инструменты — антидепрессанты (в первую очередь СИОЗС), когнитивно-поведенческую терапию (особенно метод экспозиции и профилактики реакции), психообразование для пациента и его близких. При правильном подходе, приверженности терапии и поддержке специалистов многие люди достигают длительной ремиссии и возвращаются к полноценной жизни.
Если вы узнали себя в описанных симптомах — не откладывайте визит к психиатру. Чем раньше начато лечение, тем лучше прогноз. Помните: вы не одиноки, и помощь существует. ОКР — это не приговор, а диагноз, с которым можно и нужно работать. Заботьтесь о себе, слушайте свое тело и разум, и не стесняйтесь просить о поддержке. Вы заслуживаете жизни без мучительных навязчивостей — и эта жизнь возможна.
Источники
-
Русио А.М., Штейн Д.Дж., Чиу В.Т., Кесслер Р.С. Эпидемиология обсессивно-компульсивного расстройства по данным Национального исследования коморбидности. Молекулярная психиатрия. 2010 январь; 15(1): 53–63. doi: 10.1038/mp.2008.94. Опубликовано 26 августа 2008 г. PMID: 18725912; PMCID: PMC2797569. https://pubmed.ncbi.nlm.nih.gov/18725912/
-
Мате-Кольс Д., Фернандес де ла Крус Л., Бёке Дж. К., Де Шиппер Э., Куя-Халкола Р., Лихтенштейн П., Поль-Фустер Ж. Наследственность клинически диагностированного обсессивно-компульсивного расстройства у близнецов. JAMA Psychiatry. 2024. 1 июня. 81 (6): 631–632. doi: 10.1001/jamapsychiatry.2024.0299. PMID: 38568562; PMCID: PMC10993148. https://pubmed.ncbi.nlm.nih.gov/38568562/
-
Сведо С.Э., Леонард Х.Л., Гарви М., Миттлман Б., Аллен А.Дж., Перлмуттер С., Луджи Л., Доу С., Замкофф Дж., Дабберт Б.К. Детские аутоиммунные нервно-психические расстройства, связанные со стрептококковыми инфекциями: клиническое описание первых 50 случаев. Am J Psychiatry. 1998 Feb;155(2):264-71. doi: 10.1176/ajp.155.2.264. Исправление в журнале Am J Psychiatry 1998 Apr;155(4):578. PMID: 9464208. https://pubmed.ncbi.nlm.nih.gov/9464208/
-
Гудман У.К., Прайс Л.Х., Расмуссен С.А., Мазур С., Флейшманн Р.Л., Хилл К.Л., Хенинджер Г.Р., Чарни Д.С. Йельско-Брауновская шкала обсессивно-компульсивного расстройства. I. Разработка, использование и надежность. Архив общей психиатрии. 1989. Ноябрь; 46 (11): 1006–11. doi: 10.1001/archpsyc.1989.01810110048007. PMID: 2684084. https://pubmed.ncbi.nlm.nih.gov/2684084/
-
Гудман У.К., Сторч Э.А., Шет С.А. Гармонизация нейробиологии и лечения обсессивно-компульсивного расстройства. Am J Psychiatry. 2021 Jan 1;178(1):17-29. doi: 10.1176/appi.ajp.2020.20111601. PMID: 33384007; PMCID: PMC8091795. https://pubmed.ncbi.nlm.nih.gov/33384007/
Вопросы и ответы
Если коротко: это расстройство, при котором у человека возникают навязчивые мысли (обсессии), вызывающие сильную тревогу, и он вынужден выполнять повторяющиеся действия-«ритуалы» (компульсии), чтобы эту тревогу снизить. Человек понимает, что его ритуалы нелогичны или избыточны, но не может остановиться — мозг «застревает» на тревожной мысли.
Диагноз ставит врач-психиатр. Он проведёт беседу, оценит симптомы и назначит лечение. При необходимости к работе подключается психотерапевт для проведения когнитивно-поведенческой терапии.
Врач использует клиническое интервью (подробная беседа о симптомах) и диагностические критерии МКБ-10 — обсессии/компульсии должны присутствовать большую часть дней минимум 2 недели, вызывать дистресс и мешать жизни. Для оценки тяжести применяют специальные шкалы, в первую очередь шкалу Йела–Брауна (Y-BOCS).
Y-BOCS — это «золотой стандарт» для измерения степени выраженности обсессий и компульсий. Врач задает вопросы о времени, которое занимают навязчивости, о степени дистресса и возможности сопротивляться. Результат в баллах показывает, насколько тяжело протекает ОКР, и помогает отслеживать динамику на фоне лечения.
У части людей достигается длительная стабильная ремиссия — симптомы минимальны, качество жизни восстанавливается. Но, к сожалению, для многих течение хроническое, с периодами обострений. Это не означает, что вы навсегда останетесь с симптомами — правильное лечение позволяет контролировать ОКР и жить полноценно.