Представьте, что ваше настроение — это радиоприёмник, который вдруг начал ловить только один канал: серый, тихий, без красок и эмоций. Вы крутите ручку настройки, но ничего не меняется. Именно так чувствуют себя люди с депрессией — словно их внутренний «настройщик» сломался, и они застряли на одной волне безрадостности и апатии.
Хорошая новость: лекарства от депрессии могут помочь «отремонтировать» этот механизм. Современные препараты работают с теми самыми нейромедиаторами — химическими посредниками в мозге, которые отвечают за наше настроение, сон, аппетит и способность радоваться жизни.[1] Но как разобраться в десятках названий? Какие антидепрессанты существуют, чем они отличаются, и что действительно может помочь именно вам?
В этой статье мы разберем все основные группы препаратов для лечения депрессии — от классических антидепрессантов до вспомогательных средств. Вы узнаете, как психиатр подбирает медикаменты, когда они действительно нужны, и почему не стоит бояться обращаться за помощью. Готовы разобраться? Тогда начнём!
Показания для приёма антидепрессантов
Когда же врач решает, что пора назначать антидепрессанты? Этот вопрос волнует многих, ведь у нас в обществе до сих пор живет стереотип: «настоящие» лекарства нужны только при «настоящих» болезнях. Но депрессия — это именно настоящее заболевание, а не просто плохое настроение или слабость характера.
Основные показания к назначению:
- Депрессивное расстройство средней и тяжелой степени, когда симптомы серьезно нарушают повседневную жизнь
- Тревожно-депрессивное состояние с выраженной тревогой, паническими атаками или социофобией
- Биполярное расстройство (в сочетании с нормотимиками)
- Резистентная депрессия, когда психотерапия не дает достаточного эффекта
- Хронические боли и синдром раздраженного кишечника с депрессивными проявлениями
Психиатр оценивает несколько критериев тяжести: насколько снизилось настроение, есть ли нарушение сна, потеря аппетита, апатия, раздражительность или мысли о суициде. Если депрессивные симптомы мешают работать, общаться с близкими, заботиться о себе — это явный сигнал к началу медикаментозного лечения.
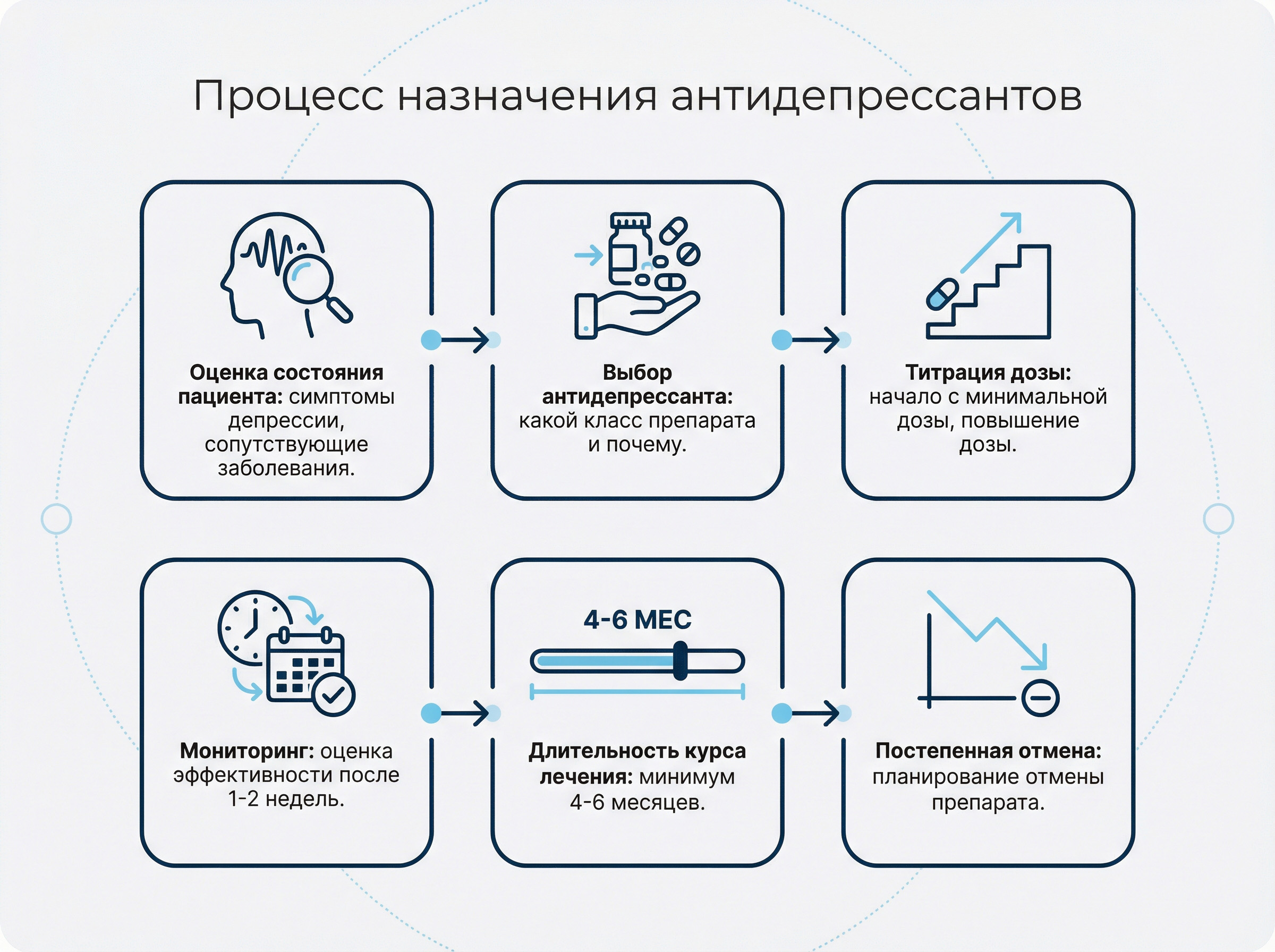
Как психиатр назначает антидепрессанты
Подбор препарата — это не лотерея, а продуманный процесс. Психиатр учитывает множество факторов: тип депрессии, сопутствующие заболевания, возраст пациента, прошлый опыт лечения (если был), переносимость лекарств и даже ваш образ жизни.
Этапы назначения:
- Диагностика и оценка состояния — врач выясняет, какие симптомы преобладают (тревога, апатия, нарушение сна), есть ли риски
- Выбор препарата — какие антидепрессанты есть в арсенале? Врач выбирает класс (например, СИОЗС как наиболее безопасные или трициклические при тяжелой депрессии)
- Титрация дозы — начинают с минимальной дозы и постепенно повышают, чтобы минимизировать побочные эффекты
- Мониторинг — через 1–2 недели оценивают первые изменения, через месяц — полную картину[2]
Типичный вопрос: «Когда ждать заметный эффект от антидепрессанта?» Обычно улучшение настроения начинается через 2 недели регулярного приема, но максимальный результат проявляется через 4–6 недель. Это связано с тем, что препаратам нужно время, чтобы «перенастроить» работу рецепторов в мозге — тот самый «антидепрессивный порог».[2]
Длительность курса лечения — это месяцы, а не недели. Обычно препарат принимают минимум 4–6 месяцев после исчезновения симптомов, чтобы закрепить результат и предотвратить рецидив. Решение об отмене всегда принимает врач, и делается это постепенно.[2]

Основные эффекты антидепрессантов
Чего ждать от лекарств? Многие думают, что антидепрессанты — это «таблетки счастья», которые моментально поднимают настроение. На самом деле они работают гораздо тоньше и комплекснее.
Ключевые эффекты:
- Улучшение настроения — постепенно возвращается способность испытывать положительные эмоции, интерес к жизни
- Нормализация сна — уходит бессонница или, наоборот, чрезмерная сонливость
- Стабилизация аппетита — восстанавливается нормальное питание
- Снижение тревоги — уменьшаются панические атаки, навязчивые мысли, беспокойство
- Улучшение когнитивных функций — проще концентрироваться, запоминать информацию, принимать решения
- Повышение болевого порога — особенно актуально при хронических болях на фоне депрессии
Что такое «антидепрессивный порог»? Это тот минимальный уровень концентрации препарата в крови, при котором начинается терапевтический эффект. Именно поэтому важно принимать лекарство регулярно и не пропускать дозы — иначе концентрация не достигнет нужного уровня.
Антидепрессанты лучшие — те, которые подобраны именно под ваш случай. Универсального «самого эффективного» препарата не существует.
Лекарства не меняют личность и не делают человека «зомби». Они просто помогают мозгу вернуться к нормальной работе, убирая биохимический «сбой».
Список наиболее распространённых и эффективных антидепрессантов
Какие именно препараты применяют для лечения депрессии? Список лучших препаратов включает несколько классов, каждый из которых имеет свои особенности, преимущества и ограничения.
Современная психиатрия располагает богатым арсеналом медикаментов — от проверенных десятилетиями трициклических антидепрессантов до новейших разработок с минимальными побочными эффектами.[1] Выбор зависит от многих факторов: тяжести состояния, переносимости, наличия сопутствующих проблем (тревога, боль, бессонница).
Давайте разберём каждый класс подробно, чтобы вы понимали, чем они отличаются и когда применяются. Помните: все эти препараты (кроме растительных и некоторых аминокислот) отпускаются строго по рецептурному бланку формы 148 и требуют контроля врача-психиатра.
Трициклические антидепрессанты
Это «старая гвардия» — первые антидепрессанты, появившиеся еще в 1950-х годах. Их название связано с химической структурой молекулы (три кольца атомов).[3] Несмотря на возраст, они до сих пор активно используются, особенно в тяжёлых случаях.
Когда назначают: при тяжелой депрессии с выраженной тревогой, при хронических болях (мигрени, невропатические боли), энурезе, некоторых формах бессонницы.
Плюсы: антидепрессанты сильные в своей категории — высокая эффективность, особенно при резистентных формах депрессии. Доказанное действие на серотонин и норадреналин.[3]
Минусы: больше побочных эффектов по сравнению с новыми препаратами. Возможны сухость во рту, сонливость, головокружение, запоры, увеличение веса, учащенное сердцебиение. Требуется осторожность при глаукоме, аденоме простаты, сердечных проблемах.[3]
Особенности: начинают с низкой дозы, медленно повышают. Седативный эффект может быть полезен при бессоннице, но мешает днём. Нельзя резко бросать — только постепенная отмена препарата под контролем врача.
Трициклические антидепрессанты — это мощный инструмент, но не первая линия выбора из-за профиля безопасности. Их назначают, когда более современные препараты не помогли или когда нужен именно их специфический эффект.
Ингибиторы моноаминоксидазы (МАО)
Ещё одна «ветеранская» группа препаратов, блокирующих фермент моноаминоксидазу, который разрушает нейромедиаторы. Результат — больше серотонина, норадреналина и дофамина в мозге.[3]
Когда назначают: при атипичной депрессии (с повышенным аппетитом и сонливостью), при резистентности к другим антидепрессантам, иногда при социофобии.
Плюсы: лучшие антидепрессанты для некоторых специфических форм депрессии. Моклобемид относится к обратимым ингибиторам МАО типа А — у него меньше ограничений по диете.
Минусы: старые ингибиторы МАО (необратимые) требовали строгой диеты — исключение продуктов с тирамином (выдержанные сыры, копчености, вино), иначе риск гипертонического криза. Современные препараты безопаснее, но всё равно требуют осторожности.[3]
Особенности: не комбинируются с большинством других антидепрессантов. Между отменой ингибиторов МАО и назначением СИОЗС должен быть перерыв.
Эта группа используется реже из-за наличия более удобных альтернатив, но остаётся важной опцией при определенных показаниях.
Избирательные ингибиторы обратного захвата норадреналина
Эти препараты работают преимущественно с норадреналином — нейромедиатором, отвечающим за энергию, мотивацию и концентрацию внимания.
Когда назначают: при депрессии с преобладанием апатии, вялости, снижения мотивации. Также при хронических болях.
Плюсы: антидепрессанты названия которых реже на слуху, но они эффективны при определенных симптомах. Хорошо работают, когда нужно «растормошить» человека, вернуть энергию.
Минусы: профиль побочных эффектов близок к трициклическим (сухость во рту, запоры, головокружение). Риск судорог при высоких дозах мапротилина.
Особенности: некоторые из препаратов — тетрациклические антидепрессанты (четыре кольца в структуре), но по действию близки к трициклическим. Требуют осторожности при эпилепсии.
Эти препараты занимают нишу между классическими трициклическими и современными селективными средствами.
Селективные ингибиторы обратного захвата серотонина (СИОЗС)
А вот и «звёзды» современной психофармакологии! СИОЗС — это самая назначаемая группа антидепрессантов в мире благодаря отличному балансу эффективности и переносимости.[1]
Когда назначают: при депрессии легкой и средней тяжести, тревожных расстройствах, панических атаках, обсессивно-компульсивном расстройстве (ОКР), посттравматическом стрессовом расстройстве (ПТСР).
Плюсы: антидепрессанты легкие по переносимости — меньше побочных эффектов, чем у трициклических. Не вызывают привыкания. Безопасны для пожилых людей и пациентов с сердечными проблемами. Считаются одними из самых сбалансированных.
Минусы: возможны тошнота и головокружение в первые дни (обычно проходят), снижение либидо у некоторых пациентов, лёгкая тревога в начале лечения (парадоксальный эффект).
Особенности: некоторые препараты имеют активирующий эффект (лучше принимать утром), некоторые — седативный (можно на ночь). Другие используют именно для улучшения сна. Эффект развивается через 2–4 недели.
Избирательные ингибиторы обратного захвата норадреналина и серотонина (СИОЗН)
Эти препараты работают сразу с двумя нейромедиаторами — серотонином и норадреналином, что даёт более выраженный эффект при тяжёлых формах депрессии.
Когда назначают: при резистентной депрессии (когда СИОЗС не помогли), тяжёлых депрессивных эпизодах, хронических болях (фибромиалгия, диабетическая нейропатия).
Плюсы: таблетки антидепрессанты из этой группы часто эффективнее СИОЗС при тяжёлых состояниях.
Минусы: чуть больше побочных эффектов, чем у СИОЗС — тошнота, повышение давления (особенно на высоких дозах венлафаксина), потливость.
Особенности: требуют контроля артериального давления. Некоторые могут улучшать контроль над мочеиспусканием (бонус при стрессовом недержании). Нужна постепенная отмена — резкая может вызвать синдром отмены.
СИОЗН — это «план Б» когда простые СИОЗС недостаточно эффективны, или «план А» при изначально тяжёлой депрессии.
Антидепрессанты блокаторы рецепторов
Эти препараты работают не через блокировку обратного захвата, а через воздействие на рецепторы напрямую, что дает интересные дополнительные эффекты.
Когда назначают: при депрессии с выраженной бессонницей, потерей аппетита и веса, сильной тревогой. Хороши для пожилых пациентов.
Плюсы: таблетки от депрессии с быстрым седативным эффектом — помогают наладить сон уже в первую неделю. Стимулируют аппетит (полезно при его потере). Меньше сексуальных побочных эффектов.
Минусы: сонливость (особенно вначале), повышение аппетита и веса (может быть плюсом или минусом), редко — изменение картины крови (требует контроля).
Особенности: Есть препараты, которые часто назначают на ночь. Парадокс: на низких дозах (15 мг) седация сильнее, на высоких (30–45 мг) — меньше. Хороший выбор, если нужен и антидепрессивный эффект, и нормализация сна.
Новый класс антидепрессантов
Современная фармакология не стоит на месте — появляются препараты с уникальными механизмами действия и улучшенным профилем переносимости.[1]
Когда назначают: при депрессии с нарушением циркадных ритмов (сбой цикла сон-бодрствование), когнитивных нарушениях.
Плюсы: антидепрессанты нового поколения с меньшим количеством побочных эффектов. Одни работают через мелатониновые рецепторы — естественно нормализует сон без седации днём. Другие улучшают когнитивные функции (память, внимание) — важно для работающих людей.
Минусы: прием препаратов требует контроля печеночных ферментов. Некоторые могут вызывать тошноту вначале. Более высокая цена по сравнению с классическими препаратами.
Особенности: это действительно инновационные лекарства, но словосочетание «без побочных эффектов» — маркетинговое преувеличение. Побочные эффекты есть у любого активного вещества, просто у новых препаратов их профиль мягче.
Нормотимические препараты
Нормотимики (стабилизаторы настроения) — это не совсем антидепрессанты, но они играют ключевую роль при аффективных расстройствах, особенно биполярном расстройстве.
Когда назначают: при биполярном расстройстве (предотвращают как депрессивные, так и маниакальные эпизоды), резистентной депрессии в комбинации с антидепрессантами, для профилактики рецидивов.
Как работают: стабилизируют мембраны нейронов, предотвращают резкие колебания настроения. Литий влияет на обмен натрия и других ионов в нервных клетках.
Особенности применения: требуют регулярного контроля уровня препарата в крови (особенно литий — его терапевтическое окно узкое). Хороши для профилактики депрессивных эпизодов при биполярном расстройстве II типа. Универсальны, но могут влиять на вес и требует контроля печени.

Нейролептики
Антипсихотики при депрессии? Да, в низких дозах некоторые нейролептики эффективны как вспомогательные средства.
Когда назначают: при депрессии с психотическими симптомами (бред, галлюцинации), выраженной тревогой и ажитацией, как дополнение к антидепрессантам при резистентности.
Как работают: атипичные антипсихотики, модулируют дофаминовую систему, усиливают действие антидепрессантов. В малых дозах (0,5–3 мг) оказывают активирующий эффект.
Особенности: это не основное лечение депрессии, а усиление основной терапии. Список антидепрессантов может включать нейролептик как компонент комбинированной терапии. Дозы гораздо меньше, чем при лечении психозов.
Транквилизаторы
Это отдельная группа, и с ней нужно быть особенно осторожными. Транквилизаторы (бензодиазепины) — сильные успокоительные таблетки, которые быстро снимают тревогу, но имеют серьёзные ограничения.[4]
Когда назначают: при острой тревоге и панических атаках (краткосрочно, до начала действия антидепрессантов), бессоннице, судорогах.[5]
Плюсы: быстрый эффект (в течение 30–60 минут), мощное противотревожное действие, помогают при панических атаках.
Минусы и риски:[6]
- Зависимость от транквилизаторов развивается уже через 2–4 недели регулярного приема
- Риск привыкания — требуется повышение дозы
- Сонливость, заторможенность, снижение концентрации
- Синдром отмены может быть тяжёлым (тревога, бессонница, дрожь)
Что делать? Если врач назначил транквилизатор — уточните на какой срок и как будет проходить отмена. Никогда не увеличивайте дозу самостоятельно и не продлевайте курс без консультации.
Сильные успокоительные таблетки требуют рецептурного бланка формы 148 и строгого врачебного контроля — это не просто так, это мера безопасности.
Ноотропы и метаболические средства
Эти препараты не лечат депрессию напрямую, но могут использоваться как вспомогательные для улучшения когнитивных функций и общего метаболизма мозга.
Когда назначают: при когнитивных нарушениях на фоне депрессии (трудно думать, запоминать), астенических состояниях, в комплексной терапии.
Как работают: улучшают метаболизм нейронов, кровообращение мозга, стимулируют когнитивные процессы. Дополнительно обладают противотревожным действием.
Особенности: антидепрессанты — основные, а ноотропы — поддерживающие. Они не заменяют антидепрессанты, но могут ускорить восстановление работоспособности. Эффективность ноотропов дискутируется в международной практике — доказательная база слабее, чем у антидепрессантов.
Витамины группы B тоже часто добавляют в схему — они участвуют в синтезе нейромедиаторов и могут улучшить общее самочувствие.
Растительные средства
Природа тоже предлагает помощь! Растительные средства с антидепрессивным эффектом — это легкие антидепрессанты для тех, кому не требуется мощная терапия.[5]
Когда назначают: при легкой депрессии, субдепрессивных состояниях, сезонных колебаниях настроения.[5]
Как работает: экстракт зверобоя содержит гиперицин и гиперфорин — вещества, влияющие на обмен серотонина.
Плюсы: безрецептурный препарат, хорошая переносимость, мягкое действие.
Минусы:
- Эффективен только при легкой депрессии
- Взаимодействует с многими лекарствами (оральные контрацептивы, антикоагулянты, некоторые сердечные препараты)
- Повышает светочувствительность кожи
Аминокислоты
Аминокислоты — строительные блоки для нейромедиаторов. Некоторые из них используются как вспомогательные средства.
Когда назначают: при легких нарушениях сна, стрессе, как дополнение к основной терапии, для улучшения работоспособности.
Как работают: глицин обладает мягким седативным эффектом, улучшает метаболизм мозга. Глутаминовая кислота участвует в энергетическом обмене нейронов.
Особенности: Отпускаются без рецепта, безопасны, но при настоящей депрессии малоэффективны.
Для кого подходят: здоровые люди в стрессовых ситуациях, студенты на экзаменах, при легких нарушениях сна. Не стоит рассчитывать на глицин при клинической депрессии — это всё равно что лечить перелом ноги пластырем.
Психостимуляторы
Отдельная и специфическая группа, с которой нужна особая осторожность.
Исторический контекст: в прошлом использовались более мощные психостимуляторы, но сейчас в России многие из них недоступны или строго контролируются из-за риска злоупотребления.
Кофеин в умеренных дозах может:
- Немного улучшить настроение
- Повысить бодрость и работоспособность
- Усилить действие некоторых анальгетиков
Современная психиатрия не использует классические стимуляторы для лечения депрессии из-за рисков зависимости и побочных эффектов. Есть более безопасные альтернативы.
Побочные эффекты приема антидепрессантов
Давайте честно: у любого активного лекарства есть побочные эффекты. Но это не значит, что они обязательно будут у вас, и тем более не значит, что нужно отказываться от лечения.
Типичные побочные эффекты антидепрессантов по группам:
Трициклические (антидепрессанты сильные):
- Сухость во рту
- Запоры
- Задержка мочеиспускания
- Сонливость или головокружение
- Учащённое сердцебиение
- Набор веса
СИОЗС:
- Тошнота (обычно проходит за 1–2 недели)
- Головная боль
- Бессонница или сонливость
- Снижение либидо, сексуальные дисфункции
- Тревога в первые дни (парадоксальная реакция)
СИОЗН:
- Повышение артериального давления
- Потливость
- Тошнота
- Сухость во рту
Миртазапин:
- Сонливость (особенно вначале)
- Повышение аппетита и веса
Что делать с побочными эффектами?
- Не паникуйте. Большинство побочек проходят в течение 1–2 недель
- Сообщите врачу. Возможно, нужна коррекция дозы или смена препарата
- Не бросайте резко. Внезапная отмена может вызвать синдром отмены (тревога, головокружение, «удары током» в голове)
- Дайте время. Антидепрессивный эффект развивается медленнее побочных — не торопитесь с выводами
Особенности приёма антидепрессантов
Лечение антидепрессантами — это не просто «выпил таблетку и забыл». Есть важные нюансы, которые влияют на эффективность и безопасность терапии.
Ключевые правила:
- Постепенная титрация. Начинают с низкой дозы и медленно повышают до терапевтической. Это минимизирует побочные эффекты и позволяет организму адаптироваться.
- Регулярность приема. Пропуски доз снижают эффективность. Если забыли таблетку — не принимайте двойную дозу, просто продолжайте по схеме.
- Длительность курса. Минимум 4–6 месяцев после исчезновения симптомов. При рецидивах — до года и больше. Какие есть антидепрессанты, столько и схем — врач определит вашу индивидуальную продолжительность.[2]
- Постепенная отмена. Резкое прекращение приема вызывает синдром отмены: головокружение, тревогу, раздражительность, «удары током» в голове. Аккуратная отмена препарата занимает несколько недель — дозу снижают постепенно под контролем врача.
- Взаимодействия. Некоторые антидепрессанты несовместимы с другими лекарствами. Всегда сообщайте всем врачам (в том числе стоматологам, хирургам), что принимаете антидепрессанты.
- Алкоголь. Алкоголь снижает эффективность лечения и усиливает побочные эффекты. На время курса лучше исключить или свести к минимуму.
Что делать, если эффекта нет? Если через 4–6 недель улучшений не наступило — не отчаивайтесь. Возможно, нужна корректировка дозы или смена препарата. Иногда требуется комбинированная терапия. Контроль врача-психиатра на всех этапах — залог успеха.
Противопоказания
У каждого препарата есть ситуации, когда его нельзя назначать. Вот общие противопоказания к разным группам:
Абсолютные противопоказания (общие):
- Индивидуальная непереносимость компонентов
- Острый инфаркт миокарда (для трициклических)
- Тяжелая печеночная или почечная недостаточность
- Одновременный прием несовместимых препаратов (например, ингибиторы МАО + СИОЗС)
Относительные противопоказания:
- Беременность и кормление грудью (назначают только если польза превышает риск)
- Глаукома (осторожно с трициклическими)
- Аденома простаты
- Эпилепсия (осторожно с мапротилином)
- Биполярное расстройство (антидепрессанты только вместе с нормотимиками)
Антидепрессант индивидуален — то, что подходит одному, может быть противопоказано другому. Именно поэтому так важна консультация психиатра, а не самоназначение по советам в интернете.
Особые группы:
Пожилые пациенты: начинают с ещё более низких доз, предпочитают СИОЗС и миртазапин — они безопаснее для сердца.
Подростки: с осторожностью, под строгим контролем — у некоторых антидепрессантов есть риск усиления суицидальных мыслей в первые недели (парадоксальный эффект).
Беременные: флуоксетин и сертралин считаются относительно безопасными, но решение принимается индивидуально.
Всегда сообщайте врачу о всех имеющихся заболеваниях, аллергиях и принимаемых лекарствах!
Какие лекарства от депрессии могут вызывать зависимость
Препараты с риском зависимости:
Транквилизаторы (бензодиазепины) — вот главные «герои» этого раздела:[6]
Почему возникает зависимость: Транквилизаторы усиливают действие ГАМК — тормозного нейромедиатора. Мозг быстро привыкает к этой «помощи» и перестаёт нормально работать без препарата. Формируется физическая и психологическая зависимость.
Сроки развития зависимости: 2–4 недели регулярного приема
Синдром отмены: тревога (сильнее, чем до лечения), бессонница, дрожь, потливость, в тяжелых случаях — судороги.[6]
Сильные успокоительные из группы бензодиазепинов — это временная мера, «скорая помощь» на 1–2 недели, пока не подействуют антидепрессанты. Не дольше![4]
Препараты БЕЗ риска зависимости:
- Все СИОЗС
- СИОЗН
- Трициклические антидепрессанты
- Нормотимики
У этих препаратов есть синдром отмены при резком прекращении, но это не зависимость. Вы не будете требовать повышения дозы, не будете искать препарат на чёрном рынке, не потеряете контроль.
Что делать:
- Принимайте транквилизаторы только по назначению врача и строго по схеме
- Не продлевайте курс самостоятельно
- Отменяйте постепенно под контролем психиатра
- Основное лечение — антидепрессанты, а не транквилизаторы
Обращение к специалисту — ваш путь к выздоровлению
Мы рассмотрели все основные группы препаратов, узнали, какие антидепрессанты существуют и как они работают. Но самая важная информация — впереди.
Депрессия — это не приговор и не слабость. Это болезнь, которая лечится.
Если вы узнали себя в описанных симптомах, если настроение давно на нуле, если потеряли радость от того, что раньше нравилось — не ждите, что «само пройдёт». Депрессивные симптомы не исчезают от усилия воли, и чем дольше вы откладываете обращение к специалисту, тем сложнее и дольше будет лечение.
Почему важно обратиться к психиатру или психотерапевту:
- Точная диагностика — только специалист отличит депрессию от других расстройств
- Индивидуальный подбор терапии — то, что помогло вашему знакомому, может не подойти вам
- Контроль безопасности — врач учтет все ваши особенности, сопутствующие болезни, взаимодействия лекарств
- Поддержка на всём пути — вы не останетесь один на один с лечением
Современная психиатрия — это не страшно. Это конфиденциально, профессионально, эффективно. Не нужно бояться «учета» или стигматизации — ваше здоровье важнее устаревших стереотипов.
Что делать прямо сейчас:
- Запишитесь на консультацию к психиатру или психотерапевту
- Подготовьте описание симптомов (когда началось, что беспокоит, как влияет на жизнь)
- Составьте список всех принимаемых лекарств и сопутствующих болезней
- Будьте честны с врачом — только так можно подобрать эффективное лечение
В нашей клинике работают опытные специалисты, которые помогли сотням пациентов вернуться к полноценной жизни. Мы используем современные протоколы лечения, индивидуальный подход и создаем атмосферу доверия и поддержки.
Не откладывайте своё выздоровление. Первый шаг — самый важный.
Это важно
В завершение — несколько ключевых напоминаний, которые нужно запомнить:
Никогда не занимайтесь самолечением. Антидепрессанты лучшие — те, которые подобрал врач именно для вас, а не те, что «помогли соседке» или «хвалили в интернете».
Не меняйте дозировку самостоятельно. Ни в большую, ни в меньшую сторону. Это влияет на эффективность и безопасность лечения.
Не бросайте прием резко. Даже если стало лучше. Синдром отмены реален и неприятен. Отменять препарат нужно постепенно, под контролем психиатра.
Сообщайте врачу обо всех изменениях. Появились новые симптомы? Усилились побочные эффекты? Не помогает через месяц? Обязательно скажите врачу — это часть нормального процесса подбора терапии.
Не верьте мифам. Антидепрессанты — это научно доказанные препараты с миллионами успешных случаев применения. Они не делают вас зависимым (кроме транквилизаторов), не меняют личность и не требуют пожизненного приёма.
Будьте терпеливы. Эффект развивается постепенно — не ждите чуда на следующий день. Дайте препарату 2–4 недели, чтобы начать работать, и несколько месяцев на полное восстановление.
Комбинируйте подходы. Лучший результат дает сочетание медикаментов, психотерапии и изменения образа жизни. Это не конкуренция, а синергия.
Депрессия лечится. Это самое главное. С правильной помощью вы сможете вернуться к себе настоящему — полному сил, интересов и способности радоваться жизни.
Берегите себя и не бойтесь просить о помощи. Это признак силы, а не слабости.

Мы прошли длинный путь по миру антидепрессантов — от классических трициклических препаратов до современных разработок нового поколения. Узнали, как работают разные классы лекарств, когда они нужны, какие побочные эффекты могут быть и как их минимизировать.
Главное, что нужно запомнить: лекарства от депрессии — это не костыль, а инструмент восстановления. Они помогают мозгу вернуться к нормальной работе, восстанавливают баланс нейромедиаторов и возвращают вам способность чувствовать, думать и жить полной жизнью.
Не откладывайте обращение к специалисту. Чем раньше начнется лечение, тем быстрее вы почувствуете себя лучше. Депрессия не должна красть ваши годы, месяцы и дни. Вы заслуживаете радости, энергии и полноты жизни.
И помните: просить о помощи — это не слабость. Это мудрость и забота о себе. Первый шаг самый трудный, но после него становится легче. Мы верим в вас!
Источники
-
Тянь Х., Ху Ц., Сюй Дж., Ван Ц. Молекулярная патофизиология депрессии и новые методы лечения. MedComm (2020). 2022 Jul 21;3(3):e156. doi: 10.1002/mco2.156. PMID: 35875370; PMCID: PMC9301929. https://pubmed.ncbi.nlm.nih.gov/35875370/
-
Касим А., Сноу В., Денберг Т. Д., Форсиа М. А., Оуэнс Д. К.; Подкомитет по оценке клинической эффективности Американской коллегии врачей. Применение антидепрессантов второго поколения для лечения депрессивных расстройств: руководство по клинической практике Американской коллегии врачей. Ann Intern Med. 2008 Nov 18;149(10):725-33. doi: 10.7326/0003-4819-149-10-200811180-00007. Исправление в: Ann Intern Med. 2009 Jan 20;150(2):148. PMID: 19017591. https://pubmed.ncbi.nlm.nih.gov/19017591/
-
Фейнер Дж. П. Механизм действия антидепрессантов. Журнал клинической психиатрии. 1999;60, приложение 4:4-11; обсуждение 12-3. PMID: 10086478. https://pubmed.ncbi.nlm.nih.gov/10086478/
-
Эштон Х. Руководство по рациональному применению бензодиазепинов. Когда и что применять. Лекарственные препараты. 1994. Июль; 48 (1): 25–40. doi: 10.2165/00003495-199448010-00004. PMID: 7525193. https://pubmed.ncbi.nlm.nih.gov/7525193/
-
Линде К., Бернер М., Эггер М., Малроу К. Зверобой при депрессии: метаанализ рандомизированных контролируемых исследований. Британский журнал психиатрии. 2005, февраль; 186: 99–107. doi: 10.1192/bjp.186.2.99. PMID: 15684231. https://pubmed.ncbi.nlm.nih.gov/15684231/
-
Лейдер М. Вред от бензодиазепинов: как его уменьшить? Br J Clin Pharmacol. 2014 Feb;77(2):295-301. doi: 10.1111/j.1365-2125.2012.04418.x. PMID: 22882333; PMCID: PMC4014015.https://pubmed.ncbi.nlm.nih.gov/22882333/
Вопросы и ответы
Без рецепта доступны только растительные средства на основе зверобоя (негрустин, деприм) и аминокислоты (глицин, глутаминовая кислота). Они эффективны только при лёгких субдепрессивных состояниях. Все настоящие антидепрессанты (СИОЗС, трициклические, СИОЗН) отпускаются строго по рецептурному бланку формы 148.
Риск зависимости есть прежде всего у транквилизаторов (бензодиазепинов) — феназепама, альпразолама, клоназепама. Они назначаются только короткими курсами (2–4 недели максимум). Сами антидепрессанты (СИОЗС, трициклические, СИОЗН) зависимости не вызывают.
В среднем улучшение настроения начинается через 2 недели регулярного приёма. Полный терапевтический эффект развивается к 4–6 неделе. Курс лечения обычно продолжается несколько месяцев (минимум 4–6 после исчезновения симптомов) под контролем врача. Не бросайте препарат, если не видите мгновенного результата — нужно время.
Да, и они очень эффективны как дополнение к медикаментам. Основные методы: психотерапия (особенно когнитивно-поведенческая), БОС-терапия, регулярная физическая активность, светотерапия, нормализация сна и питания. При лёгкой депрессии иногда достаточно психотерапии и изменения образа жизни. При средней и тяжёлой лучший результат даёт комбинация: медикаменты + психотерапия + здоровый образ жизни.